فرایندی که وضعیتدهی به بدن را کنترل میکند بسیار پیچیده است و سیستمهای مختلفی در آن دخیل هستند. سه سیستم بینایی، دهلیزی و حس عمقی عضلات در کنترل وضعیت بدن با هم تعامل دارند و اطلاعات را از طریق آورانهای خاصی به سیستم عصبی مرکزی میفرستند. حس عمقی گردن نیز قسمتی از این سیستم است. شواهد زیادی در مطالعات انسانی و حیوانی حکایت از این دارد که ورودیهای حس عمقی گردن مشارکت قابل توجهی در هماهنگی چشم، سر، وضعیت بدن و همچنین جهتگیری فضایی دارند(1) و از این جهت آورانهای گردن اجزای مهمی در حفظ تعادل محسوب میشوند(2). مشخصاً اختلال در هر یک از سیستمهای دخیل در حفظ تعادل میتواند موجب سرگیجه و مشکلات تعادلی شود(3). سرگیجه یا عدم تعادل یک علامت غیراختصاصی و رایج است و بسیاری از پزشکان در برخورد با بیماران گوناگون با شکایتهای گوناگونی همچون عدم تعادل، سبکی سر، گیجی و منگی مواجه هستند(4).Sloane و همکاران (2001) شیوع سرگیجه را از 8/1 درصد در جوانان تا بیش از 30 درصد در سالمندان تخمین زدهاند(5). متأسفانه در بیماران مبتلا به سرگیجه، اغلب با یک چالش تشخیصی رو به رو هستیم، چراکه عوامل گوناگونی میتوانند سرگیجه ایجاد کنند(6و7). رایجترین تشخیصها برای سرگیجه عواملی مانند هیدروپس آندولنفاتیک، سرگیجۀ خوشخیم وضعیتی، میگرن، عدم جبران مرکزی، مشکلات حاد سیستم دهلیزی و نقص عملکرد سیستم خودمختار بدن گزارش شده است(8). یک نوع دیگر و خاص سرگیجه، سرگیجۀ گردنی است که حیطهای بحث برانگیز است. برخی سرگیجه و عدم تعادلی را که معمولاً با درد، سفتی گردن و یا سردرد همراه است و اغلب در پی آسیبی به گردن رخ میدهد سرگیجۀ گردنی تعریف کردهاند(9). در سال 1955 Ryan و Cope برای اولین بار وجود سرگیجه و گیجی همراه با اختلالات گردن را «سرگیجۀ گردنی» نامیدند(10) و از آن پس، این مشکل بعد از کوپولولیتیازیس رایجترین علت در تشخیص سرگیجه بوده است(1). گفتنی است که اخیراً از اصطلاح گیجی با منشأ گردنی (cervicogenic dizziness) به جای سرگیجۀ گردنی (cervical vertigo) استفاده میشود(11و12) چرا که در این اختلال، هم سرگیجۀ چرخشی، هم عدم تعادل و گیجی ممکن است بهتنهایی دیده شود و اصطلاح سرگیجه، تمامی این حالات را در بر نمیگیرد. در این مقاله برای راحتی، از اصطلاح سرگیجۀ گردنی استفاده خواهد شد.
مشکل اساسی که همیشه در تشخیص سرگیجه وجود دارد این است که از نظر تئوری ممکن است فرایندهای گوناگونی موجب سرگیجه شوند. در بیماران مشکوک به سرگیجۀ گردنی نیز این قضیه صدق میکند و اغلب علتهای دیگری را نیز میتوان جایگزین کرد(12). با این وجود، شواهدی هم وجود دارد که نشان میدهند سرگیجۀ گردنی اختلالی مجزاست(4). یکی دیگر از مشکلات اصلی در تشخیص بیماران مبتلا به سرگیجۀ گردنی، نبودن آزمون ویژه با حساسیت و ویژگی مشخص برای این اختلال است. اخیراً آزمونهایی برای ارزیابی سرگیجۀ گردنی پیشنهاد شده است، ولی هنوز هیچ یک از آنها بهطور جداگانه توانایی شناسایی دقیق این اختلال را ندارند. بهدلیل شیوع و اهمیتی که سرگیجۀ گردنی دارد، شناخت آن بهعنوان یک حیطۀ بالینی هم از جنبۀ تشخیصی و هم درمانی مهم است. این مطالعه با هدف بررسی علل، تشخیص و درمان سرگیجۀ گردنی انجام شد.
روش بررسی
برای بررسی مقالات از سیستم جستجوی پیشرفتۀ بانکهای اطلاعاتی موجود در Google scholar، PubMed، Scopus، Ovid و CINAHL استفاده شد. در ابتدا مقالات با عنوان سرگیجۀ گردنی (cervical vertigo)، گیجی با منشأ گردن (cervicogenic dizziness)، نیستاگموس گردنی (cervical nystagmus)، عدم تعادل گردنی (cervical disequilibrium OR imbalance)، سردرد گردنی (cervicogenic headache: CEH/Cervical headache) مورد جستجو قرار گرفتند. سپس واژگان گردن، اختلالات گردن، درد گردن، ضربۀ ناگهانی به سر (whiplash injury)، حس عمقی گردن، ارتعاش، تزریق بیهوشی در تلفیق با سرگیجه، تعادل، عدم تعادل، افتادن، نیستاگموس، گیجی، ویدیو/الکترونیستاگموگرافی، پوسچروگرافی، کالریک، آزمون تعقیب آرام با چرخش گردن (Smooth Pursuit Neck Torsion Test: SPNTT)، تشخیص، ارزیابی، درمان، فیزیوتراپی، درمان دستی و توانبخشی دهلیزی جستجو شد و مقالات مرتبط از سالهای 1987 تا 2012 مورد بررسی و مرور قرار گرفت. در ابتدا مروری مختصر بر نقش گردن در حفظ تعادل خواهیم داشت و سپس ارزیابی و درمان را بررسی خواهیم کرد.
نقش گردن در حفظ تعادل
گردن شامل مکانیسمهایی است که مستقیماً در کنترل تعادل دخالت دارند(1) و اتصالات خاصی بین گیرندههای گردن، سیستم بینایی، دهلیزی و سیستم عصبی سمپاتیک وجود دارد(13). سیستم حس عمقی گردن (Cervical proprioceptive system: CPS) نقش مهمی در حفظ تعادل بدن ایفا میکند و شامل گیرندههای مکانیکی موجود در مفاصل بین مهرههای گردن، گیرندههای مکانیکی موجود در عضلات و رباطهای گردن، دوکهای واقع در عضلات کوتاه و عمقی مهرههای گردن و رشتههای متصلکنندۀ آن به نورونهای شاخ خلفی نخاع است(12). کنترل وضعیت گردن و حرکت آن، به پاسخهای مناسب از این گیرندههای مکانیکی وابسته است(14).
Guyton (1991) ابراز میکند که مهمترین اطلاعات حس عمقی لازم برای تعادل از گیرندههای موجود در مفاصل گردن نشأت میگیرند. آورانهای حس عمقی گردن توسط رفلکسهای گردنی (Cervico-collic reflex: CCR) رفلکس تونیک گردنی (Tonic neck reflex: TNR) و رفلکس گردنیـچشمی (Cervico-ocular reflex: COR) که در تعامل با دیگر رفلکسهای سیستم بینایی و دهلیزی هستند باعث حفظ ثبات سر، چشم و وضعیت بدن میشوند(12و15). اگر حفظ تعادل فقط متکی به سیستم دهلیزی یا گردن بود، درک وضعیت درست سر یا گردن در فضا دچار خطا میشد. وقتی اطلاعات سیستم دهلیزی و گردن ترکیب میشوند، چرخش سر و گردن در فضا به درستی درک میشود(16). در نتیجه، رفلکسهای گردن و سیستم دهلیزی در وضعیتدهی و ثبات سر با هم مشارکت دارند. نکتۀ قابل توجه این است که این رفلکسها در گردن در راستای هم، اما در تنه خلاف هم عمل میکنند(17). مطالعات حیوانی نیز نقش اطلاعات حس عمقی گردن در کنترل وضعیت بدن را نشان دادهاند. این مطالعات گزارش کردهاند که تزریق بیهوشی در بافتهای عمقی گردن موجب نیستاگموس و افتادن حیوان به هنگان راه رفتن ((Gait در جهتی که تزریق انجام شده است میشود(11و18). در انسانها نیز تزریق بیهوشی موجب افتادنهای خفیف به سمت تزریق بدون ایجاد نیستاگموس و آتاکسی شده است(18). بهعلاوه، هم در انسانها و هم در حیوانات آزمایشگاهی به واسطۀ تحریک اعصاب آوران عضلات دوکی گردن از طریق ارتعاش، انحراف از خط عمود مشاهده شده است(19و20). Bove و همکاران (2002) نشان دادهاند که تحریک اعصاب آوران گردن در انسانهای هنجار، سرعت و جهت راه رفتن را نیز متأثر میکند(21). تجارب بالینی و مطالعات آناتومیک بسیاری نیز وجود دارد که ارتباط بین گیرندههای مهرههای گردن و هستههای دهلیزی را نشان دادهاند(22). به عبارت دیگر، دیده شده است که بین گیرندههای حس عمقی ریشۀ خلفی نخاع گردن و هستههای دهلیزی ارتباط وجود دارد. این رابطه در هماهنگی چشم و دست (eye-hand)، درک تعادل و تنظیم وضعیت بدن نقش ایفا میکند(6و23).
با توجه به مطالعات موجود بهنظر منطقی میرسد که وقتی عملکرد گردن به هر دلیلی مختل شود، کنترل وضعیت بدن نیز متأثر شده و علائمی مانند سرگیجه و عدم تعادل به وجود آید.
علل سرگیجۀ گردنی
برای سرگیجۀ گردنی علل گوناگونی ارائه شده است. در مطالعات بسیاری گزارش شده است که سرگیجۀ گردنی اغلب به همراه ضربات ناگهانی به گردن (whiplash injury) ایجاد میشود(4) و 50-25 درصد افرادی که در تصادفات دچار ضربۀ ناگهانی به سر میشوند و گردن با شدت زیادی به جلو و عقب کشش پیدا میکند، از سرگیجه و عدم تعادل رنج میبرند. از آنجایی که آورانهای گردن در کنترل وضعیت بدن، جهتگیری فضایی و هماهنگی سر و چشم نقش دارند، بسیاری از افراد معتقدند که در ضربههای ناگهانی به سر اگر ضربۀ مغزی رخ ندهد، نقص عملکرد گیرندههای مکانیکی گردن علت اصلی سرگیجه محسوب میشود(24).
معمولاً سه مکانیسم برای توصیف پاتوفیزیولوژی سرگیجۀ گردنی مطرح است که عبارتند از تحریک سیستم عصبی سمپاتیک گردن، تراکم مکانیکی عروق مهرهای (vertebral) و اختلال در گیرندههای حس عمقی مهرههای C0 تا C3 (6،10و12). Galm و همکاران (1998) بر این باورند که تنها اختلال قسمتهای فوقانی ستون فقرات موجب سرگیجه میشود و اختلالات پایینتر از C2-C3 به احتمال زیاد سرگیجه ایجاد نمیکنند(22). اعتقاد بر این است که رایجترین علت سرگیجۀ گردنی ناشی از اختلالات حس عمقی گردن، نقص عملکرد مفاصل جمجمهای گردنی (craniocervical) است(12).
یکی دیگر از علتهای ذکر شده برای سرگیجۀ گردنی، تحریک سیستم سمپاتیک گردن است. عقدۀ گردنی فوقانی، بزرگترین عقدۀ عصبی سمپاتیک گردنی است که در سطح مهرههای C2-C3 قرار گرفته است. محققان معتقدند که آسیبهای فوقانی در ناحیه گردن، اثر منفی روی این عقدۀ عصبی میگذارد. این آسیبها میتوانند عصبدهی سیستم سمپاتیک عروق مهرهای و عروق کاروتید داخلی را متأثر کنند و به این واسطه خونرسانی را مختل کرده و سرگیجه ایجاد کنند(6). فرضیهای وجود دارد که تحریک شبکۀ سمپاتیک گردنی، باعث تحت فشار قرار گرفتن شریان شنوایی داخلی میشود و در نتیجه خونرسانی حلزون کاهش یافته و سرگیجه ایجاد میشود. شواهد کمی برای حمایت از این فرضیه وجود دارد و اعتقاد بر این است که گردش خون داخل جمجمهای مستقل از سیستم سمپاتیک گردنی کنترل میشود(12).
علت دیگر سرگیجۀ گردنی، نقص عملکرد عروق مهرهایـقاعدهای (vertebrobasilar) است. تراکم، کشیدگی، قطع و یا تنگ شدن مکانیکی، آمبولی و آرترواسکلروز در یک یا هر دو شریان مهرهای میتواند باعث کاهش جریان خون شده و سرگیجه ایجاد کند(6،12و25). هرچند سرگیجه به عنوان علامت نقص عملکرد عروق مهرهایـقاعدهای معمولاً با علائم دیگری نیز همراه است، ولی در مواردی ممکن است تنها علامت این اختلال باشد(12).
وضعیتدهی نادرست به سر و گردن، بدشکلیهای مادرزادی استخوانهای گردن و بافتهای ستون فقرات فوقانی، اختلالات تخریبی (degenerative) و ضربه به گردن نیز از مشکلات مکانیکی هستند که ممکن است موجب کاهش جریان خون عروق مهرهایـقاعدهای شوند(6). برای مثال بیماری Os odontoideum یک ناهنجاری شدید در اتصالات ستون فقرات گردن است که گاهی موجب سرگیجه میشود. علائم گزارش شده در این بیماری پیچیده است و شامل درد گردن، کجی مادرزادی گردن، حالت تهوع، سرگیجه، نیستاگموس، اختلال در تکلم (dysarthria)، اختلال در صوت (dysphonia)، اختلال در بلع (dysphagia)، اختلالات بینایی و علائم بالینی شامل ایسکمی گردنی و مغزی همراه با صرع و غش کردن (syncope) و در موارد شدیدتر مشکلات تنفسی است(26). Haldeman و Dagenais در سال 2001 به نقل از Lieou (1928) گزارش کردند که آرتریت گردنی نیز معمولاً باعث سرگیجه و سردرد میشود(27).
وجود رابطه بین چند عامل دیگر در مهرههای گردن مانند تزریق انتخابی در ریشۀ عصب (selective nerve root injections: SNRI) ، سندرم Barre-Lieou و اسپوندیلوز گردنی (spondylosis cervical) با سرگیجه و عدم تعادل شناخته شده است.
اسپوندیلوز گردنی یک بیماری رایج بهویژه در سالمندان است. در برخی از مطالعات دیده شده است که در این بیماران، بهدلیل نزدیکی آناتومیک عروق مهرهای و مهرههای گردن، با چرخاندن یا خم کردن بیش از حد گردن، عروق مهرهای متراکم شده و جریان خون مهرهای بهطور معنیداری کاهش مییابد. با کاهش جریان خون سرگیجه، عدم تعادل و نیستاگموس ایجاد میشود(31-28). Olszewski و همکاران (2006) نشان دادند که 50 درصد بیماران مبتلا به اسپوندیلوز گردنی از سرگیجه رنج میبرند(28). سندرم Barré-Liéou نیز به عنوان یک علت دیگر مطرح است. در سال 1962 Barré سندرمی را توصیف کرد که به اعصاب سمپاتیک خلفی گردن مربوط میشد. این سندرم بهعنوان یک حیطۀ نورولوژیک مورد قبول واقع نشده است، ولی میتواند علتی برای سرگیجۀ گردنی در افراد مبتلا به آسیبهای حاد گردنی که به خوبی به درمان پاسخ دادهاند باشد. این سندرم سه علامت بسیار شایع شامل سردرد یا درد گردن، سرگیجه و وزوز گوش دارد و به ایسکمی ناشی از تراکم اعصاب سمپاتیک گردنی نسبت داده شده است(32).
مواردی که ذکر شد اغلب برای سرگیجۀ گردنی مطرح است، با این وجود سرگیجۀ گردنی بهصورت موردی در شستن سر در آرایشگاه با خم کردن بیش از حد سر(33) و در پی شنا کردن در یک زن 19 ساله نیز دیده شده است(34).
تشخیص و ارزیابی سرگیجۀ گردنی
تشخیص
سرگیجۀ گردنی
معمولاً با
قطعیت همراه نیست.
سرگیجۀ گردنی
در افراد 30
تا 50 ساله
بیشترین شیوع
را دارد و در
زنان رایجتر
از مردان است(35).
همانطور که
اشاره شد
سیستم حس عمقی
گردن از طریق
نوار
نخاعیـدهلیزی
با هستههای
دهلیزی مرتبط
میشود.
مطالعات
بالینی و
نوروفیزیکی نیز
نشان
دادهاند که
اختلالات
عملکردی یا ضایعات
عضوی در سیستم
حس عمقی گردن،
منجر
به علائم
مشابهی با
ضایعات سیستم
دهلیزی مانند
سرگیجه،
نیستاگموس و
اختلالات
تعادلی
میشود. در
نتیجه، برای
تشخیص
افتراقی سرگیجۀ
گردنی از دیگر
اختلالات، در
ابتدا باید
علل دیگر
سرگیجه مانند
سرگیجۀ حملهای
وضعیتی
خوشخیم (با
استفاده از
آزمونهای
وضعیتدهی)،
نوریت دهلیزی
(با استفاده از
ویدئونیستاگموگرافی
و صندلی
چرخان)، منییر،
سرگیجۀ ناشی
از اختلالات
سیستم عصبی
مرکزی،
سرگیجۀ ناشی
از اختلالات
روانی و
سرگیجۀ پس از
ضربه (post-traumatic vertigo) را
رد کرد. استفاده
از
تاریخچهگیری
برای رد
درگیری مهرهایـقاعدهای،
استفاده از
آزمون بنشین و
بلند شو (sit-to-stand
test) برای
رد سنکوپ
قلبی،
آزمونهای
آتاکسی قسمتهای
پایینی تنه (limb ataxia tests)
برای رد
درگیری سیستم
عصبی مرکزی و
مانور
دیکسـهالپایک
برای رد
سرگیجۀ
وضعیتی
خوشخیم
میتوانند
مفید باشند(6).
به عبارت
دیگر، تشخیص
سرگیجۀ گردنی
تشخیصی مبتنی
بر رد
اختلالات
دیگر است. با
این وجود،
برخی مطالعات
نیز حاکی از
آن هستند که
اختلالات
تعادل همراه
با درد گردن،
نمودی متفاوت
از اختلالات
دهلیزی دارند.
در اختلالات
دهلیزی علائم
متمایزتر و
مشخصتر است و
در اختلالات
گردنی علائم
ظریفتر و کمتر
هستند.
آزمونهای
اکولوموتور
با کمی اصلاحات
در تشخیص
سرگیجۀ گردنی
مانند
اختلالات دهلیزی
میتوانند
مفید باشند.
شواهدی مبنی
بر نقص عملکرد
سیستم
اکولوموتور
مانند کاهش
بهرۀ تعقیب
آرام، تغییر
سرعت و زمان
نهفتگی ساکاد
و افزایش بهرۀ
رفلکس
گردنیـچشمی
(cervico-ocular reflex)
در بیماران
مبتلا به درد
گردن وجود
دارد. بهنظر
میرسد آزمون
تعقیب آرام به
شیوهای خاص،
برای کشف
اختلالات چشم
ناشی از تغییر
ورودیهای
گردن کاربرد
داشته باشد(36). SPNTT
برای ارزیابی
مکانیسمهای
حس عمقی گردن
و
شناسایی
افراد مبتلا
به سرگیجۀ
گردنی ارائه شده
است. در این
آزمون حرکات
تعقیب آرام
چشم در حالت
خنثی (سر
مستقیم) و 45
درجه چرخش به
راست و چپ
مورد بررسی
قرار میگیرد.
بهرۀ پاسخ
برای هر وضعیت
گردن بهدست
میآید. تفاوت
بین بهره در
حالت خنثی و
میانگین بهره در
وضعیتهایی
که گردن
چرخانده شده
است محاسبه
میشود. کاهش
بهره در حالتی
که سر چرخانده
شده است،نسبت
به حالت خنثی،
فقط در افراد
مبتلا به درد
گردن دیده
میشود و در
اختلالات
دهلیزی
مشاهده
نمیشود. در
چندین
مطالعه، افزایش
معنیداری در
تفاوت بهره در
دو حالت در افراد
مبتلا به ضربۀ
ناگهانی سر
نسبت به افراد
طبیعی یا حتی
افراد مبتلا
به منییر و
سرگیجۀ مرکزی
گزارش شده
است. حتی در
کسانی که
مبتلا به ضربۀ
ناگهانی سر
هستند و
سرگیجه دارند
و آنهایی که
سرگیجه
ندارند نیز
تفاوت معنیداری
دیده شده است. هنوز
علت این تفاوت
مشخص نیست.
استفاده از
این آزمون
اگرچه
نویدبخش است،
ولی هنوز
بهطور کامل
برای شناسایی
بیماران
مبتلا به
سرگیجۀ گردنی
معتبر نشده
است(37). یکی
دیگر از
آزمونهای
اکولوموتور
که میتواند
کمککننده
باشد آزمون
نگاه خیره (gaze) است.
در آزمون نگاه
خیره، در حالی
که سر فرد را آهسته
میچرخانیم
یا جلو و عقب
میبریم، از وی
میخواهیم که
به نقطهای
نگاه کند. در
این وضعیت بیماران
مبتلا به درد
گردن قادر
نخواهند بود که
روی نقطه
تمرکز کنند و
ممکن است دچار
سرگیجه یا
تاری دید
شوند(36). بهغیر
از آزمونهای
اکولوموتور،
مانورهای
مفید دیگری
نیز برای کمک
به تشخیص
سرگیجۀ گردنی
وجود دارد.
یکی از این
مانورها،
آزمون چرخش سر
در وضعیت
مستقیم (head-turning upright test)
است که در شکل 1 نشان
داده شده است. در
این مانور، سر
را تا حد
نهایی به یک
سمت میچرخانند
و 30
ثانیه صبر
میکنند. از
لحاظ بالینی،
نیستاگموسی
که با تغییر
جهت سر یا
گردن ایجاد
شود و تحت
تأثیر جاذبه
نباشد سرگیجۀ
گردنی را
محتمل میسازد.
آزمون در
ابتدا با
چرخاندن سر شروع
میشود و در
این حالت فقط
آورانهای دهلیزی
تحریک
میشوند. در
ادامه فرد را
روی وسیلهای
مینشانیم که
بتوانیم سر را
غیرمتحرک
کرده و بدن را
بچرخانیم.
وقتی سر را
غیرمتحرک
میکنیم، اگر
سرگیجه و
نیستاگموس
دوباره ایجاد
شود،
نشاندهندۀ
یک منشأ گردنی
برای سرگیجه
است. اگر
نیستاگموس 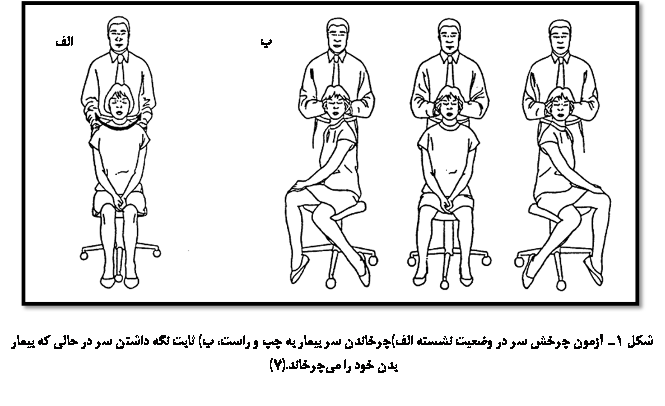 وضعیتی
وجود داشته
باشد، در صفحۀ
افقی زنش
خواهد داشت.
با مقایسۀ
نیستاگموس در
افراد هنجار و
افراد دچار سرگیجۀ
گردنی دیده
شده که تفاوتی
در فرکانس وجود
ندارد، اما
به نظر
میرسد در
افراد مبتلا به
سرگیجۀ گردنی
نیستاگموس
شدت بیشتری
داشته باشد(7). توصیه
میشود که در
ارزیابی بیماران
دچار
نیستاگموس
دقت شود، چرا
که نیستاگموس
با منشأ
گردنی، اغلب
در هنگام
حرکات سر، بلافاصله
ظاهر میشود و
شدت آن در
نتیجۀ پاسخهای
تطابقی کاهش
مییابد. در
مقابل،
نیستاگموس
ناشی از نقص
عملکرد
مهرهایـقاعدهای،
در انتهای
چرخش سر، با
تأخیری در
حدود 50 ثانیه
ایجاد میشود
و شدت آن با
تکرار افزایش
مییابد(7).
بهعلاوه، در
تشخیص
افتراقی
سرگیجۀ گردنی
و سرگیجۀ ناشی
از نقص عملکرد
عروق مهرهای (Vertebrobasilar
Insufficiency: VBI) گفته
میشود که
سرگیجۀ ناشی
از نقص عملکرد
مهرهها،
معمولاً
علاوه بر حالت
تهوع و استفراغ
که در
اختلالات
دهلیزی نیز
وجود دارد،
علائم دیگری
مانند توهمات
بینایی، کاهش
دید، آتاکسی،
افتادنهای
ناگهانی،
بیحسی یا ضعف
دو سمت بدن،
دوبینی و
سردرد نیز
دیده میشود.
اعتقاد بر این
است که وجود
سرگیجههای
دورهای بدون
وجود این
علائم برای
بیش از سه
هفته، بهندرت
ناشی از
بیماری
مهرهایـقاعدهای
است(12).
وضعیتی
وجود داشته
باشد، در صفحۀ
افقی زنش
خواهد داشت.
با مقایسۀ
نیستاگموس در
افراد هنجار و
افراد دچار سرگیجۀ
گردنی دیده
شده که تفاوتی
در فرکانس وجود
ندارد، اما
به نظر
میرسد در
افراد مبتلا به
سرگیجۀ گردنی
نیستاگموس
شدت بیشتری
داشته باشد(7). توصیه
میشود که در
ارزیابی بیماران
دچار
نیستاگموس
دقت شود، چرا
که نیستاگموس
با منشأ
گردنی، اغلب
در هنگام
حرکات سر، بلافاصله
ظاهر میشود و
شدت آن در
نتیجۀ پاسخهای
تطابقی کاهش
مییابد. در
مقابل،
نیستاگموس
ناشی از نقص
عملکرد
مهرهایـقاعدهای،
در انتهای
چرخش سر، با
تأخیری در
حدود 50 ثانیه
ایجاد میشود
و شدت آن با
تکرار افزایش
مییابد(7).
بهعلاوه، در
تشخیص
افتراقی
سرگیجۀ گردنی
و سرگیجۀ ناشی
از نقص عملکرد
عروق مهرهای (Vertebrobasilar
Insufficiency: VBI) گفته
میشود که
سرگیجۀ ناشی
از نقص عملکرد
مهرهها،
معمولاً
علاوه بر حالت
تهوع و استفراغ
که در
اختلالات
دهلیزی نیز
وجود دارد،
علائم دیگری
مانند توهمات
بینایی، کاهش
دید، آتاکسی،
افتادنهای
ناگهانی،
بیحسی یا ضعف
دو سمت بدن،
دوبینی و
سردرد نیز
دیده میشود.
اعتقاد بر این
است که وجود
سرگیجههای
دورهای بدون
وجود این
علائم برای
بیش از سه
هفته، بهندرت
ناشی از
بیماری
مهرهایـقاعدهای
است(12).
مشاهدۀ نیستاگموس ناشی از چرخش گردن را که یک رفلکس گردنیـچشمی (COR) طبیعی بهشمار میرود نباید به تنهایی برای تشخیص سرگیجۀ گردنی بهکار برد، چون اگرچه کاهش ورودیهای دهلیزی یا افزایش حساسیت حس عمقی گردن به حذف رفلکس مذکور کمک میکنند، ولی تشخیص در کنار یافتههای غیرطبیعی دیگر تکمیل میشود(26).
دربارۀ علائم همراه با سرگیجۀ گردنی توافق نظر وجود ندارد و مشخص نیست که این علائم در تشخیص کمککننده باشند. با این وجود، مطالعات مختلف نشان داده است که درد گردن معمولاً با اختلالات تعادلی همراه است(3،4و11). به نظر میرسد بین درد و سرگیجۀ گردنی تا حد زیادی ارتباط وجود دارد. به عبارت دیگر همانطور که سرگیجه و گیجی شکایت رایج بیماران مبتلا به درد گردن است، بیماران مبتلا به سرگیجۀ گردنی نیز از درد در ناحیۀ گردن رنج میبرند و پیشآگهی ضعیفتری برای بهبودی درد گردن دارند(35). Yahia و همکاران (2009) نشان داد که در افراد مبتلا به درد مزمن گردنی که بهدلیل آسیب به حس عمقی گردن دچار درد گردن شدهاند، سردرد رایجتر از سرگیجه است(3). سردرد گردنی اصطلاح رایج دیگری است که گفته میشود اغلب با سرگیجه همراه است(18). از دیگر علائم همراه سرگیجۀ گردنی میتوان به التهاب (tenderness) و محدودیت حرکتی اشاره کرد(7).
اگرچه در بالا بر استفاده از آزمونهای اکولوموتور در سرگیجۀ گردنی اشاره شد، ولی لازم به ذکر است که نتایج ضد و نقیضی در مطالعات دیده میشود. Oosterveld و همکاران (1991) دادههای ENG را در 262 نفر که پس از ضربه، علائم اختلالات گردنی داشتند بررسی کردند. 85 درصد حس سبکی سر یا شناور بودن داشتند، ولی هیچکدام سرگیجۀ چرخشی گزارش نکردند. در 165 بیمار نیستاگموس خود به خودی و در 110 نفر نیستاگموس وضعیتی گزارش شد. برخی از یافتههایی که نشاندهندۀ مشکلات مرکزی بود، مانند نیستاگموس تغییر جهتدهنده، تعقیب آرام ساکادیک و مهار ضعیف رفلکس دهلیزیـچشمی (Vestibulo-ocular reflex: VOR)، در اغلب آنها دیده شد و در کل میتوان گفت که شیوع علائم مرکزی در آنها از 26 تا 43 درصد بود. نیستاگموس گردنی در 168 نفر دیده شد که Oosterveld (1991) معتقد است این نیستاگموس ممکن است صرفاً نمود هنجاری از COR باشد و نمیتوان آن را یافتهای غیرطبیعی دانست(38). پیش از این نیز اشاره شد که این یافته در کنار دیگر علائم ارزشمند است. برخلاف آزمونهای اکولوموتور و کالریک، در چندین مطالعه ثابت شده است که پوسچروگرافی در افراد مبتلا به درد مزمن گردن اختلالات تعادلی نشان میدهد(3و40-39). در مطالعهای در افراد مبتلا به درد مزمن گردن که از سرگیجه و عدم تعادل رنج میبردند، اختلالات استاتیک و داینامیک تعادلی در پوسچروگرافی دیده شد(3). در مطالعۀ دیگری که از پوسچرگرافی استفاده شده بود مشاهده شد که پوسچروگرافی با سر خم شده به سمت عقب (retroflexion) میتواند یک آزمون معتبر برای تشخیص سرگیجۀ گردنی باشد(40). ما با این نکته موافق هستیم، چون با وضعیتدهی به گردن ساختارهای مختلفی تحت فشار قرار میگیرند و اگر آسیبی در گردن رخ داده باشد ممکن است زودتر اثرش را روی پوسچر نشان دهد. این در حالی است که در وضعیتی که گردن در حالت عادی و مستقیم است ممکن است مشکلی دیده نشود. از دید ما پوسچروگرافی با وضعیتهای مختلف گردن و نه فقط به سمت عقب توصیه میشود.
در کل میتوان گفت که تشخیص سرگیجۀ گردنی معمولاً با قطعیت صورت نمیگیرد و تشخیص آن مبتنی بر رد گزینههای دیگر است. در ابتدا باید ابتلا به بیماریهای گوش داخلی، سرگیجۀ مرکزی، سرگیجههای با منشأ روانی، تمارض و دلایل پزشکی سرگیجه و دیگر حیطهها رد شود. مشخصۀ این اختلال عدم تعادل، و سبکی سر است. برخی از احساس چرخش هم شکایت میکنند که بیشتر چرخش در درون سر است تا چرخش محیط یا بیمار. علائم در اوایل صبح که گردن سفت است و در غروب که بیمار خسته است بیشتر مشخص است. اغلب حرکات سریع علائم را در آنها برمیانگیزد، ولی ممکن است علائم با دیدن اشیای در حال حرکت و راه رفتن در تاریکی نیز برانگیخته شوند(36). علائم زیر نیز ممکن است در تشخیص سرگیجۀ گردنی مفید باشند(6):
درد یا ناراحتی در ناحیۀ گردن بهویژه در پی ضربه، سرگیجهای که ممکن است توسط وضعیت یا حرکت خاص سر برانگیخته شود، سرگیجه با تداوم کوتاه و شدت کاهشیابنده، سردرد مدام در ناحیۀ پسسری، محدود شدن حرکت گردن، درد فک و علائمی در اندامهای فوقانی.
از نظر ما در سرگیجۀ گردنی، علائم بیشتر به شکل عدم ثبات و افتادن در هنگام راه رفتن است؛ همانگونه که تحریک گردن موجب این علائم میشود و بعید به نظر می رسد که سرگیجۀ چرخشی واقعی وجود داشته باشد. از دید ما درد گردن نیز معمولاً وجود دارد. در کنار علائمی که میتوانند در تشخیص به ما کمک کنند، میتوان از آزمونهای زیر نیز برای سرگیجۀ گردنی استفاده کرد. این آزمونها شامل VNG، VEMP و OAE اشعۀ ایکس در حالتهای مختلف گردن، پوسچروگرافی، سی تی اسکن، MRI و سونوگرافی داپلر عروق مهرهای (که میتواند به عنوان یک آزمون غربالگری پیش از آنژیوگرافی انجام شود) و آنژیوگرافی عروق مهرهای هستند(41). توصیه میشود که آنژیوگرافی پس از آزمونهای بیخطر ادیولوژیک انجام پذیرد.
همانطور که پیش از این اشاره شد، مطالعات استاتیک و داینامیک مانند اکولوگرافی، پوسچروگرافی آزمونهای مفیدی برای تشخیص هستند(42). از آزمونهای اکولوموتور بهصورت اصلاح شده میتوان برای تشخیص سرگیجۀ گردنی استفاده کرد، با این وجود به مطالعات بیشتری برای افزایش حساسیت و ویژگی نیاز است و مطالعات در مورد آنها نتایج ضد و نقیضی داشته است. پوسچروگرافی هم در مطالعات محدودی نتایج غیرطبیعی در سرگیجۀ گردنی نشان داده است و ممکن است برای شناسایی سرگیجۀ گردنی کمککننده باشد. از طرفی، به دلیل آنکه با آسیب نوار دهلیزیـنخاعی، احتمال افزایش زمان نهفتگی امواج p13 و n23 در VEMP وجود دارد(43و44) و با توجه به این که سیستم حس عمقی گردن از طریق نوار نخاعیـدهلیزی با هستههای دهلیزی مرتبط میشود، ممکن است این آزمون نیز در تشخیص سرگیجۀ گردنی کمککننده باشد و علیرغم این که در مطالعات محدودی به استفاده از آن اشاره شده و نتایج این آزمون در سرگیجۀ گردنی مشخص نیست، در آینده و با مطالعات بیشتر در زمینۀ بررسی نتایج آن در این اختلال، شاید بتوان آن را در کنار دیگر آزمونها به کار گرفت.
نتیجهگیری ما از این قسمت این است که با توجه به علائم کمککننده در تشخیص سرگیجۀ گردنی، پس از بررسیهای لازم ادیولوژیک و رد گزینههای منطقی با آزمونهای ادیولوژیک، سرگیجۀ گردنی وجود داشت قطعاً نباید آن را به حال خود واگذاشت و در قدم بعدی، اثبات با دلیل منطقی ضرورت دارد. در این موارد آنژیوگرافی تشدید مغناطیسی (Magnetic Resonance Angiography: MRA) معمولی، سونوگرافی داپلر از مهرهها، MRI گردن و اشعۀ ایکس با خم و راست کردن گردن با نظر پزشک مربوطه برای فرد توصیه میشود. آزمون استاندارد طلایی برای بررسی عروق مهرهای، آنژیوگرافی است(45).
طبق تجربۀ شخصی نویسنده اگر فرد مبتلا به سرگیجۀ گردنی به شنواییشناس ارجاع شد، حتماً برای گسترش ارزیابیها و درمان به فیزیوتراپیست نیز ارجاع داده شود و در این مورد خاص، همکاری شنواییشناس و فیزیوتراپیستها بسیار ارزشمند است. افرادی که به ما مراجعه کرده بودند با توصیۀ انجام تمریناتی در خانه و ارجاع به فیزیوتراپیست بهبودی قابل توجهی نشان دادند. در فیزیوتراپی نیز آزمونهای خاصی برای تشخیص و ارزیابی سرگیجۀ گردنی وجود دارد. برای مثال، یک آزمون بالینی مفید برای تعیین مقاومت فلکسورهای عمیق گردنی که در شکل 2 نشان داده شده است در تشخیص سرگیجۀ گردنی میتواند کمککننده باشد. در این آزمون، بیمار بدون بالش دراز میکشد و از وی خواسته میشود که گردنش را بکشد. سپس آزمونگر سر را از پشت، 2 سانتیمتر بالا میکشد. مقاومت از زمان شروع آزمون تا لحظهای که چانه شروع به کشیدن به جلو میکند اندازهگیری میشود(6).
درمان
بیماران مبتلا به سرگیجۀ گردنی معمولاً با مراقبتهای حمایتی (درمانی یا فیزیوتراپی) بهبود مییابند. به درصد کمی از افراد که بیماری آنها شدیدتر است، میتوان با مداخلات جراحی و برنامههای توانبخشی دیگر کمک کرد. درمان دارویی هم در برخی موارد انجام میشود.
از
آنجا که ممکن
است دلایل
مختلفی در
سرگیجۀ گردنی
دخالت داشته
باشد،
فیزیوتراپی
با روشهای
دستی (Orthopaedic Manual Physical
Therapy: OMPT)
مختلف شامل
ورزشهای
ثابتسازی،
آموزش وضعیتدهی،
کششدهی به
عضلات کوتاه و
عضلات ضعیف و
بهبود حرکت مفصل
نخاع گردنی
ممکن است مفید
باشد. در یک
مطالعۀ مروری 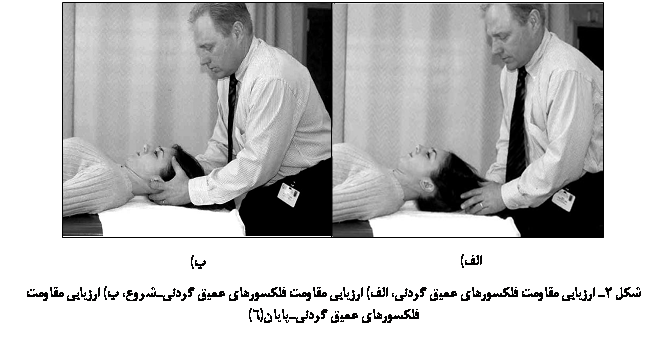 دیده
شده است که
همۀ مطالعاتی
که از
درمانهای
دستی برای
بهبود سرگیجۀ
گردنی
استفاده کرده
بودند کاهش
پایدار علائم
و نشانههای
سرگیجه را
گزارش
کردهاند.
توانبخشی
دهلیزی گاهی
برای درمان
سرگیجۀ افراد
مشکوک به
سرگیجۀ گردنی
ضروری است و
چندین مطالعه بازدهی
بهتری را در
بهکارگیری
توانبخشی دهلیزی
در کنار OMPT
در درمان
بیماران
مبتلا به
سرگیجۀ گردنی
گزارش
کردهاند(6).
دیده
شده است که
همۀ مطالعاتی
که از
درمانهای
دستی برای
بهبود سرگیجۀ
گردنی
استفاده کرده
بودند کاهش
پایدار علائم
و نشانههای
سرگیجه را
گزارش
کردهاند.
توانبخشی
دهلیزی گاهی
برای درمان
سرگیجۀ افراد
مشکوک به
سرگیجۀ گردنی
ضروری است و
چندین مطالعه بازدهی
بهتری را در
بهکارگیری
توانبخشی دهلیزی
در کنار OMPT
در درمان
بیماران
مبتلا به
سرگیجۀ گردنی
گزارش
کردهاند(6).
یکی از درمانهای دیگر سرگیجۀ گردنی، گروهی از تکنیکهای اسنگ (Sustained Natural Apophyseal Glides: SNAG) است. این تکنیک یک چرخش غیرفعال گردن به اطراف است که بهوسیلۀ پزشک انجام میشود و همزمان فرد گردن خود را فعالانه به سمت ضایعه حرکت میدهد. چرخش به اطراف باعث بهبودی درد میشود. در یک کارآزمایی بالینی دیده شده است که این روش باعث بهبودی بالینی و آماری معنیداری در سرگیجه، درد گردن و ناتوانی ناشی از نقص عملکرد گردن میشود(9).
بهنظر میرسد روش ترکیبی روش مؤثری برای درمان سرگیجۀ گردنی باشد. روش ترکیبی شامل مداخلۀ دستی روی مهرهها، عضله، دارو، بایوفیدبک، الکترومیوگرافی سطحی و ورزش است و گزارش شده است که موجب 80 درصد بهبودی در بیماران مبتلا به سرگیجۀ گردنی میشود(1).
در مطالعۀ مروری سال 2005 شواهد سطح بالایی (سطح 3) برای استفاده از درمان دستی برای سرگیجۀ گردنی بهدست آمد(4)، در حالی که در مطالعۀ مروری که در سال 2011 انجام پذیرفت مشخص شد که شواهد متوسطی (سطح 2) در حمایت از درمان دستی (متحرکسازی مهرهها یا مداخلۀ دستی) برای سرگیجۀ گردنی وجود دارد(46). شواهد برای ترکیب درمان دستی و توانبخشی دهلیزی در مدیریت سرگیجۀ گردنی بینتیجه مانده است، چون مطالعهای که درمان دستی را همراه با توانبخشی دهلیزی بررسی کرده باشد وجود ندارد. اما منطق قابل قبولی برای استفادۀ همزمان از این دو روش برای درمان سرگیجۀ گردنی وجود دارد. مطالعات بیشتری برای روشن ساختن اثرات مشترک آنها توصیه میشود.
پس از ارزیابیهای ادیولوژیک، اگر یافتهها دال بر نقص عملکرد تلفیق حسی باشند، میتوان برنامۀ توانبخشی دهلیزی در خانه را برای افراد مبتلا به سرگیجۀ گردنی توصیه کرد (بهصورت دوبار در روز و برای پنج دفعه)، این تمرینات میتواند شامل موارد زیر باشد(6):
1ـ بیمار در حالت نشسته چانه را بالا نگه دارد و به یک هدف بینایی نگاه کند؛ 2ـ گردن را 45 درجه به راست و چپ چرخانده و دوباره به خط وسط باز گرداند در حالی که هنوز به هدف بینایی نگاه میکند؛ و 3ـ در حالی که به هدف نگاه میکند بلند شود و بنشیند (برای امنیت بیشتر از صندلی دستهدار استفاده شود).
بهطور خلاصه فیزیوتراپی، دارودرمانی، درمانهای دستی و توانبخشی دهلیزی گزینههایی برای درمان سرگیجۀ گردنی هستند، ولی درمان مشخص مؤثر و منفردی هنوز برای آن وجود ندارد. در بانکهای اطلاعاتی مقالات با عنوان خاص سرگیجۀ گردنی محدود بود و زبان برخی از آنها نیز انگلیسی نبود. در کل، مطالعات بالینی دربارۀ سرگیجۀ گردنی تاکنون بر چند نکته دلالت دارند. در ابتدا این که نقش گردن در حفظ تعادل قابل انکار است و شواهد بسیاری در این رابطه وجود دارد، ولی این که سرگیجۀ گردنی اختلال منحصر به فرد و مجزایی است یا این که اخلال ثانوی همراه اختلالات دیگر مانند سردرد گردنی است هنوز مورد بحث است و برای نتیجهگیری قطعی به مطالعات بیشتری نیاز است. در مورد ارزیابی سرگیجۀ گردنی، همۀ مطالعات دلالت بر این دارند که هنوز قادر به تشخیص قطعی آن نیستیم و آزمون منفرد ویژهای برای تشخیص آن هنوز مطرح نشده است. تشخیص آن مبتنی بر رد گزینههای دیگر است. اخیراً آزمون تعقیب آرام با چرخش گردن برای تشخیص سرگیجۀ گردنی ارائه شده که هنوز کاملاً معتبر نشده است. پروتکل مشخصی برای تشخیص سرگیجۀ گردنی وجود ندارد و اکثر تشخیصها براساس تجارب بالینی محدود پزشکان است. در نتیجه، در مورد ارزیابی آن نیز به بررسیهای بیشتری نیاز است. استفاده از VEMP و پوسچروگرافی در وضعیتهای مختلف گردن در مطالعات آینده توصیه میشود. فیزیوتراپی، دارودرمانی و درمانهای دستی گزینههایی برای درمان هستند، ولی درمان مشخص و مؤثری هنوز برای آن وجود ندارد و تنها در یک مطالعۀ ترکیبی از درمانها برای سرگیجۀ گردنی بهعنوان پروتکل مطرح شده است. تجربۀ شخصی نویسنده نشان داده است که توانبخشی دهلیزی در کنار فیزیوتراپی میتواند کمک بسیاری به این افراد کند و بهنظر ترکیبی از درمانها گزینهای مناسب برای درمان باشد. با این وجود، در جهت کمک به بیماران مبتلا به سرگیجۀ گردنی لازم است مطالعات بیشتری صورت گیرد.
REFERENCES
1. Brandt T, Bronstein AM. Cervical vertigo. J Neurol Neurosurg Psychiatry. 2001;71(1):8-12.
2. Poole E, Treleaven J, Jull G. The influence of neck pain on balance and gait parameters in community-dwelling elders. Man Ther. 2008;13(4):317-24.
3. Yahia A, Ghroubi S, Jribi S, Mâlla J, Baklouti S, Ghorbel A, et al. Chronic neck pain and vertigo: is a true balance disorder present? Ann Phys Rehabil Med. 2009;52(7-8):556-67.
4. Reid SA, Rivett DA. Manual therapy treatment of cervicogenic dizziness: a systematic review. Man Ther. 2005;10(1):4-13.
5. Sloane PD, Coeytaux RR, Beck RS, Dallara J. Dizziness: state of the science. Ann Intern Med. 2001;134(9 Pt 2):823-32.
6. Schenk R, Coons LB, Bennett SE, Huijbregts PA. Cervicogenic dizziness: a case report illustrating orthopaedic manual and vestibular physical therapy comanagement. J Man Manip Ther. 2006;14(3):56-68.
7. Cote P, Mior SA, Fitz-Ritson D. Cervicogenic vertigo: a report of three cases. J Can Chiropr Assoc. 1991;35(2):89-94.
8. Ardiç FN, Topuz B, Kara CO. Impact of multiple etiology on dizziness handicap. Otol Neurotol. 2006;27(5):676-80.
9. Reid SA, Rivett DA, Katekar MG, Callister R. Sustained natural apophyseal glides (SNAGs) are an effective treatment for cervicogenic dizziness. Man Ther. 2008;13(4):357-66.
10. Ryan GM, Cope S. Cervical vertigo. Lancet. 1955;269(6905):1355-8.
11. Karlberg M, Magnusson M, Malmström EM, Melander A, Moritz U. Postural and symptomatic improvement after physiotherapy in patients with dizziness of suspected cervical origin. Arch Phys Med Rehabil. 1996;77(9):874-82.
12. Clendaniel RA, Landel R. Non-vestibular diagnosis and imbalance: cervicogenic dizziness. In: Herdman S, editor. Vestibular rehabilitation. 3rd ed. Philadelphia: FA Davis Company; 2007. p. 467-83.
13. Corneil BD, Olivier E, Munoz DP. Neck muscle responses to stimulation of monkey superior colliculus. I. Topography and manipulation of stimulation parameters. J Neurophysiol. 2002;88(4):1980-99.
14. Reddy RS, Maiya GA, Rao SK. Proprioceptive reposition errors in subjects with cervical spondylosis. IJHSR. 2012;1(2):65-73.
15. Treleaven J. Sensorimotor disturbances in neck disorders affecting postural stability, head and eye movement control--Part 2: case studies. Man Ther. 2008;13(3):266-75.
16. Mergner T, Siebold C, Schweigart G, Becker W. Human perception of horizontal trunk and head rotation in space during vestibular and neck stimulation. Exp Brain Res. 1991;85(2):389-404.
17. Kogler A, Lindfors J, Odkvist LM, Ledin T. Postural stability using different neck positions in normal subjects and patients with neck trauma. Acta Otolaryngol. 2000;120(2):151-5.
18. Dieterich M, Pollmann W, Pfaffenrath V. Cervicogenic headache: electronystagmography, perception of verticality and posturography in patients before and after C2-blockade. Cephalalgia. 1993;13(4):285-288.
19. Mckenna GJ, Peng GC, Zee DS. Neck muscle vibration alters visually perceived roll in normals. J Assoc Res Otolaryngol. 2004;5(1):25-31.
20. Kavounoudias A, Gilhodes JC, Roll R, Roll JP. From balance regulation to body orientation: two goals for muscle proprioceptive information processing? Exp Brain Res. 1999;124(1):80-8.
21. Bove M, Courtine G, Schieppati M. Neck muscle vibration and spatial orientation during stepping in place in humans. J Neurophysiol. 2002;88(5):2232-41.
22. Galm R, Rittmeister M, Schmitt E. Vertigo in patients with cervical spine dysfunction. Eur Spine J. 1998;7(1):55-8.
23. Wrisley DM, Sparto PJ, Whitney SL, Furman JM. Cervicogenic dizziness: a review of diagnosis and treatment. J Orthop Sports Phys Ther. 2000;30(12):755-66.
24. Treleaven J, Jull G, Lowchoy N. Standing balance in persistent whiplash: a comparison between subjects with and without dizziness. J Rehabil Med. 2005;37(4):224-9.
25. Kamouchi M, Kishikawa K, Matsuo R, Yasumori K, Inoue T, Okada Y, et al. Ultrasonographic detection of extracranial vertebral artery compression in bow hunter’s brain ischemia caused by neck rotation. Cerebrovasc Dis. 2003;16(3):303-5.
26. Galli J, Tartaglione T, Calo L, Ottaviani F. Os odontoideum in a patient with cervical vertigo: a case report. Am J Otolaryngol. 2001;22(5):371-3.
27. Haldeman S, Dagenais S. Cervicogenic headaches: a critical review. Spine J. 2001;1(1):31-46.
28. Machaly SA, Senna MK, Sadek AG. Vertigo is associated with advanced degenerative changes in patients with cervical spondylosis. Clin Rheumatol. 2011;30(12):1527-34.
29. Olszewski J, Majak J, Pietkiewicz P, Luszcz C, Repetowski M. The association between positional vertebral and basilar artery flow lesion and prevalence of vertigo in patients with cervical spondylosis. Otolaryngol Head Neck Surg. 2006;134(4):680-4.
30. Nagashima C. Surgical treatment of vertebral artery insufficiency caused by cervical spondylosis. J Neurosurg. 1970;32(5):512-21.
31. Sheehan S, Bauer RB, Meyer JS. Vertebral artery compression in cervical spondylosis: arteriographic demonstration during life of vertebral artery insufficiency due to rotation and extension of the neck. Neurology. 2003;10(11):968.
32. Foster CA, Jabbour P. Barré-Leiou syndrome and the problem of the obsolete eponym. Laryngol Otol. 2007;121(7):680-3.
33. Endo K, Ichimaru K, Shimura H, Imakiire A. Cervical vertigo after hair shampoo treatment at a hairdressing salon: a case report. Spine. 2000;25(5):632-4.
34. Heidenreich KD, Beaudoin K, White JA. Cervicogenic dizziness as a cause of vertigo while swimming: an unusual case report. Am J Otolaryngol. 2008;29(6):429-31.
35. Humphreys BK, Bolton J, Peterson C, Wood A. A Cross-Sectional Study of the association between pain and disability in neck pain patients with dizziness of suspected cervical origin. Journal of whiplash & related disorders. 2002;1(2):63-73.
36. Kristajansson E, Treleaven J. Sensorimotor function and dizziness in neck pain: implications for assessment and management. J Orthop Sports Phys Ther. 2009;39(5):364-77.
37. Treleaven J, Jull G, LowChoy N. Smooth pursuit neck torsion test in whiplash-associated disorders: relationship to self-reports of neck pain and disability, dizziness and anxiety. J Rehabil Med. 2005;37(4):219-23.
38. Oosterveld WJ, Kortschot HW, Kingma GG, De Jong HA, Saatci MR. Electronystagmographic findings following cervical whiplash injuries. Acta Otolaryngol. 1991;111(2):201-5.
39. Alund M, Ledin T, Odkvist L, Larsson SE. Dynamic posturography among patients with common neck disorders. A study of 15 cases with suspected cervical vertigo. J Vestib Res. 1993;3(4):383-9.
40. Norré ME, Forrez G, Stevens A, Beckers A. Cervical vertigo diagnosed by posturography? Preliminary report. Acta Otolaryngol Belg. 1987;41(4):574-81.
41. Taneja MK. Cervico-ocular reflex in cervical vertigo. Indian J Otol. 2011;17(2):51-3.
42. Norre ME. Cervical vertigo. Diagnosis and semiological problem with special emphasis upon "cervical nystagmus". Acta Otorhinolaryngol Belg. 1987;41(3):436-52.
43. Kamali B, Hajiabolhassan F, Fatahi J, Nasliesfahani E, Sarafzadeh J, Faghihzadeh S. Comparing the vestibular evoked myogenic potentials in patients with type Ι diabetes mellitus and normal people. Audiol. 2013;22(2):94-103.
44. Farhadi R, Hajiabolhassan F, Akhlaghi M, Jalaie Sh, Akbarian M. Vestibular evoked myogenic potentials in patients with inactive stage of systemic lupus erythematosus. Audiol. 2013;22(2):63-72.
45. Ruckenstein MJ, Shepard NT. Balance function testing: rational approach. Otolaryngol Clin North Am. 2000;33(3):507-18.