دیابت شیرین به گروهی از اختلالات متابولیک گفته میشود که وجه مشترک آنها افزايش قند خون است. چند نوع مشخص و مجزای دیابت شیرین وجود دارد. دو گروه عمدۀ دیابت با عنوانهای نوع I و نوع II نامگذاری شدهاند. دیابت شیرین را براساس فرایند بيماريزاي منجر به افزایش قند خون طبقهبندی میکنند. در این طبقهبندی، اصطلاحات نوع I و II بهترتیب برای اطلاق بر دیابت قندی وابسته به انسولین و غیر وابسته به انسولین به کار میروند(1).
مسیر شنوایی، بهدلیل نیاز بالای متابولیک، ارگان هدف برای اثرات بیماریزایی افزایش قند خون محسوب میشود. افزایش گلوکز منجر به یک سری اختلالات متابولیک میشود که سیستم شنوایی را از لحاظ آناتومیک و فیزیولوژیک مختل میکند(2). در متون اوليه گزارشهایی دربارۀ بررسي تأثير ديابت بر گوش داخلي با اديومتري تن خالص وجود دارد. تعدادی از محققان دربارۀ بروز كمشنوايي حسي عصبي پيشرونده در فركانسهاي بالا با شروع تدريجي گزارشهایی ارائه کردهاند(3). با اينحال بعضي از محققان بين ديابت و كمشنوايي ارتباطی نيافتهاند(4). Dalton و همکاران (1998) نيز ارتباط ضعيفي بين كمشنوايي و ديابت شيرين يافتهاند(5).
نوروپاتی دیابتی در حدود 50 درصد از افراد مبتلا به دیابت شیرین نوع I و II دیده میشود. این اختلال ممکن است بهصورت پلینوروپاتی، مونونوروپاتی و یا نوروپاتی خودبهخودی تظاهر یابد(1).
Donald و همکاران (1981) برای اولینبار برای بررسی وضعیت سیستم شنوایی در بیماران دیابتی از پاسخهای شنوایی ساقۀ مغز Auditory Brainstem Response: ABR)) استفاده کردند و در زمان نهفتگی امواج ABR ناهنجاری مشاهده کردند. از آن پس در تحقیقات زیادی طولانی شدن زمان نهفتگي امواج ABR در بیماران دیابتی گزارش شده است(6). با توجه به آسیبپذیری مسیر شنوایی در برابر تغییرات متابولیک ناشی از افزایش قند خون و اهمیت تشخیص آسیب شنوایی در بيماران ديابتي و با توجه به شیوع بالای این بیماری در ایران، بهنظر میرسد يافتههاي بهدستآمده از مطالعۀ حاضر بتواند علاوه بر تأمین اطلاعات بیشتر، زمینهای برای انجام تحقیقات بعدی فراهم آورد. در اين پژوهش در نظر داريم ویژگیهای شنوایی مبتلایان به دیابت شیرین نوع II را با استفاده از آزمونهای اديومتري رفتاری و ABR بررسی و نتایج را با نتایج گروه هنجار مقایسه کنیم.
روش بررسی
اين مطالعۀ مقطعی روی 30 فرد مبتلا به ديابت شيرين نوع II (17 زن و 13 مرد) در محدودۀ سني 45-40 سال، با ميانگين 7/43 و انحراف معیار3/1 سال و 30 فرد سالم با همان توزيع جنس و سن، با ميانگين 5/41 و انحراف معیار5/1 سال و با مشاركت مؤسسه غدد درونريز و متابوليسم و بخش طب فيزيكی بيمارستان فيروزگر، دركلينيك شنواييشناسي دانشكدۀ توانبخشي دانشگاه علوم پزشكي تهران انجام شد. در این مطالعه ملاک مدتزمان ابتلا به دیابت برای بیماران برابر یا کمتر از 15 سال در نظر گرفته شد، ولی بیشترین مدتزمان ابتلا به دیابت در افراد مورد مطالعه 12 سال بود. معيار تشخيص ديابت شيرين براساس استانداردهاي انجمن ديابت آمريكا، قند ناشتا برابر یا بیشتر از 126 میلیگرم بر دسیلیتر با تکرار آزمایش، قند بیشتر از 200 میلیگرم بر دسیلیتر دو ساعت پس از خوردن غذا معادل 75 گرم گلوکز، و قند بیشتر از 200 میلیگرم بر دسیلیتر بهطور تصادفي و همراه با علائم دیابت مثل پرنوشی و پرادراری بود(1). ابتدا براي تمامي افراد در گروه ديابتي و سالم برای شركت در مطالعه فرم رضايتنامه تكميل شد. سپس اين افراد تحت معاينات پزشكي قرار گرفتند و فرم پرسشنامه براي آنها تكميل شد. افراد مبتلا به بيماريهاي کلیوی، چشمی، قلبيعروقي و بيماريهاي سيستم عصبي مركزي، فشار خون بالا، سابقۀ ضربه به سر، استفاده از داروهاي اتوتوكسيك، قرارگيري در معرض صداهاي ناهنجار، سيگاري و افراد با تاريخچۀ كمشنوايي خانوادگي براساس معاينات پزشكي و يا پرسشنامه از مطالعه حذف شدند. سپس برای اطمينان از سلامت گوش خارجي و مياني، براي هر دو گروه هنجار و ديابتي معاينات اتوسكپي (با اتوسکپ Reister مدل 2005 کشور آلمان) و آزمون رفلكس عضلۀ ركابي و تمپانومتري (با استفاده از ادیومتر ایمیتانس Interacoustic مدل AZ26 دانمارک) انجام شد. افراد با مجرای خارجي گوش و پرده تمپان ناهنجار، كمشنوايي انتقالي، نبود رفلكس ركابي و تمپانوگرام غيرطبيعي (تايپ غير از An) از مطالعه حذف شدند. در گروه سالم، افراد با آستانههاي شنوايي بيشتر از 20 دسيبل از مطالعه حذف شدند. كنترل متابوليك با استفاده از ميزان قند خون HbA1C)) در دو تا سه ماه گذشته با روش High Performance Liquid Chromatography (با دستگاه DS5 ساخت آمريكا) بهدست آمد. افراد مبتلا به ديابت، با داروهاي ضد ديابت خوراكي يا رژيم غذايي كنترل ميشدند. در گروه سالم نيز برای اطمينان از نداشتن ديابت شيرين پنهان، آزمايش ديابت انجام شد.
برای تشخيص نوروپاتي محيطي
اندامهای انتهایی بدن، افراد مبتلا به ديابت با استفاده
از آزمون الكتروميوگرافي (Electro
Miography: EMG) (با دستگاه Shwarzertopas
کشور آلمان)
تحت معاينات نوروفيزيولوژيك قرينۀ اعصاب نازکنی peroneal))، ماهیچۀ ساق ((sural،
میانی (median) و زند 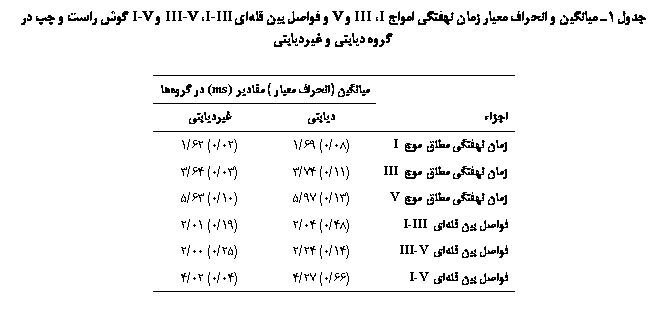 زیرین (ulnar) قرار گرفتند. براي هر دو گروه
ديابتي و هنجار،
در حالی که با آرامش روی تخت دراز کشیده بودند، ABR با محرك
كليك 100 ميكروثانيه بهصورت ارائۀ تكگوشي، در محيط سكوت و با شدت 80
دسیبل nHL، سرعت تحريك 1/21 كليك بر ثانيه، فيلتر 3000-30 هرتز و توانايي
بازتوليد 95 درصد توسط دستگاه ثبت پتانسیل EP25 ساخت شرکت Intracoustic دانمارک انجام شد. از مبدل ER/3A استفاده شد و الکترودها بهترتیب مثبت روی
پیشانی، منفی روی ماستوئید گوش آزمایشی
و الکترود زمین روی ماستوئید گوش مقابل قرار گرفت. گروه
ديابتي در زمان انجام ABR از لحاظ كنترل متابولیک در وضعيت مناسبي قرار داشتند. پاسخها از طريق نصب الكترود روي ماستوئيد
و قسمت بالاي پيشاني و تطابق امپدانس زير سهكيلو اهم ثبت شد. گوش غيرآزمايشي با
50 دسيبل نويز پوشش داده شد و براي هر گوش دو بار آزمايش تكرار شد. اندازهگيريها شامل زمان
نهفتگي مطلق امواج I، III و V و فواصل بين قلهاي I-III، III-V
و I-V
در هر دو گوش راست و چپ بود كه در دو گروه ديابتي و هنجار با هم مقايسه شدند. همچنین در گروه
دیابتی، افراد براساس ابتلا و عدم ابتلا به نوروپاتی
محیطی دیابتی و مدت زمان ابتلا به
دیابت، به دو گروه بیشتر از 10 سال (8 نفر) و برابر یا کمتر از
10 سال (22 نفر) تقسیم شدند، و بهعنوان یافتۀ جانبی،
اطلاعات بهدستآمده مورد مقایسه قرار گرفت. از آنجا كه
یافتههای گوش راست و چپ از لحاظ آماري تفاوت معنیداري
نداشتند، نتايج بهصورت ميانگين دو گوش براي هر كدام از اندازهگيريها در جدولها آمده است. بررسيهاي آماري با آزمون t مستقل با 05/0p<
و با استفاده از نرمافزار آماری SPSS نسخۀ 5/11 انجام شد.
زیرین (ulnar) قرار گرفتند. براي هر دو گروه
ديابتي و هنجار،
در حالی که با آرامش روی تخت دراز کشیده بودند، ABR با محرك
كليك 100 ميكروثانيه بهصورت ارائۀ تكگوشي، در محيط سكوت و با شدت 80
دسیبل nHL، سرعت تحريك 1/21 كليك بر ثانيه، فيلتر 3000-30 هرتز و توانايي
بازتوليد 95 درصد توسط دستگاه ثبت پتانسیل EP25 ساخت شرکت Intracoustic دانمارک انجام شد. از مبدل ER/3A استفاده شد و الکترودها بهترتیب مثبت روی
پیشانی، منفی روی ماستوئید گوش آزمایشی
و الکترود زمین روی ماستوئید گوش مقابل قرار گرفت. گروه
ديابتي در زمان انجام ABR از لحاظ كنترل متابولیک در وضعيت مناسبي قرار داشتند. پاسخها از طريق نصب الكترود روي ماستوئيد
و قسمت بالاي پيشاني و تطابق امپدانس زير سهكيلو اهم ثبت شد. گوش غيرآزمايشي با
50 دسيبل نويز پوشش داده شد و براي هر گوش دو بار آزمايش تكرار شد. اندازهگيريها شامل زمان
نهفتگي مطلق امواج I، III و V و فواصل بين قلهاي I-III، III-V
و I-V
در هر دو گوش راست و چپ بود كه در دو گروه ديابتي و هنجار با هم مقايسه شدند. همچنین در گروه
دیابتی، افراد براساس ابتلا و عدم ابتلا به نوروپاتی
محیطی دیابتی و مدت زمان ابتلا به
دیابت، به دو گروه بیشتر از 10 سال (8 نفر) و برابر یا کمتر از
10 سال (22 نفر) تقسیم شدند، و بهعنوان یافتۀ جانبی،
اطلاعات بهدستآمده مورد مقایسه قرار گرفت. از آنجا كه
یافتههای گوش راست و چپ از لحاظ آماري تفاوت معنیداري
نداشتند، نتايج بهصورت ميانگين دو گوش براي هر كدام از اندازهگيريها در جدولها آمده است. بررسيهاي آماري با آزمون t مستقل با 05/0p<
و با استفاده از نرمافزار آماری SPSS نسخۀ 5/11 انجام شد.
يافتهها
در زمان انجام ABR ميانگين قند خون در بيماران 137 با انحراف معیار 5/4 و ميانگين HbA1C آنها 4/6 درصد با انحراف معیار 3/0 بود. وجود نوروپاتي محیطی اندامهای انتهایی در 15 بيمار از 30 بيمار تشخيص داده شد. میانگین قند خون در گروه هنجار 89 با انحراف معیار 5/2 بود.
نتايج
اديومتري تن خالص
در فرکانسهای8000-250 هرتز در محدودۀ طبیعی بود. برای گروه
دیابتی میانگین آستانهها در فرکانسهای بالا (8-4
کیلوهرتز)، 25-20
دسیبل و
میانگین آستانههای تن خالص 9/4
دسیبل با انحراف معیار 89/3 بود و در گروه هنجار
میانگین آستانهها صفر تا منهای پنج
دسیبل و 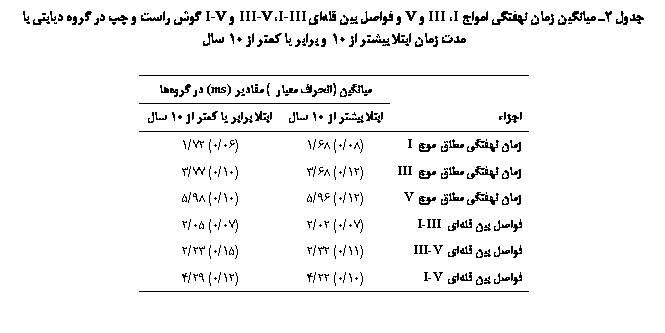 میانگین
آستانههای تن خالص 6/3 دسیبل با انحراف معیار 01/3 به
دست آمد. امواج I، III و V در هر دو گروه
ديابتی و هنجار قابل تشخيص بود و با تكرار ثبت،
وضعيت ثابتي داشتند. در مقايسه با گروه هنجار، در گروه بیمار زمان نهفتگي مطلق
امواج I، III و V و زمان نهفتگي بين قلهاي I-III،
III-V و I-V
از لحاظ آماري افزايش قابل ملاحظهاي يافته بود(05/0p<). این
موارد در جدول1 نشان داده شده است.
میانگین
آستانههای تن خالص 6/3 دسیبل با انحراف معیار 01/3 به
دست آمد. امواج I، III و V در هر دو گروه
ديابتی و هنجار قابل تشخيص بود و با تكرار ثبت،
وضعيت ثابتي داشتند. در مقايسه با گروه هنجار، در گروه بیمار زمان نهفتگي مطلق
امواج I، III و V و زمان نهفتگي بين قلهاي I-III،
III-V و I-V
از لحاظ آماري افزايش قابل ملاحظهاي يافته بود(05/0p<). این
موارد در جدول1 نشان داده شده است.
در گروه بیمار، تفاوت آماري گروه هنجار بين زمان نهفتگي مطلق امواج I، III و V و زمان نهفتگي بين قلهاي I-III، III-V و I-V، در افراد با مدتزمان ابتلای بيشتر از 10 سال و افراد با مدتزمان ابتلای برابر يا كمتر از 10 سال وجود نداشت(05/0p>) که در جدول 2 آمده است.
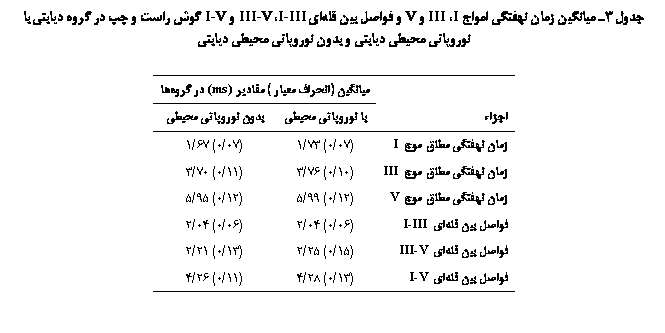
در گروه ديابتي، در افراد مبتلا به نوروپاتي محيطي ديابتي و بدون نوروپاتي محيطي، بين زمان نهفتگي مطلق و فواصل بين قلهاي امواج ABR تفاوت آماري معنیداري(05/0p>) وجود نداشت که در جدول3 نشان داده شده است.
در دو گروه ديابتي و هنجار، زمان نهفتگي مطلق و بين قلهاي بين زنان و مردان، تفاوت آماري معنیداری مشاهده نشد(05/0p>).
بحث
در مطالعات گوناگون اديومتري، كمشنوايي بهعنوان يكي از مشكلات ديررس ديابت شيرين گزارش شده است(6). Dalton و همكاران (1998) با مطالعه روي 344 فرد مبتلا به ديابت شيرين نوع II اعلام کردند ارتباط ناچيزي بين ديابت شيرين نوع II و كمشنوايي وجود دارد. آنها همچنین بیان کردند بهدليل ماهيت مقطعي مطالعه، فهم رابطۀ زماني بين وقوع ديابت شيرين نوع II و كمشنوايي ممكن نیست و براي پي بردن به ارتباط بين كمشنوايي و ديابت شيرين نوع II مطالعۀ طولي نياز است. در این مطالعه، سطح شنوايي گروه مبتلا به ديابت در محدودۀ هنجار به دست آمد(5).
تأثیر
متابولیک دیابت بر اعصاب بهصورت آسیب وسیع
ناشی از افزایش قند خون به بافت عصبی است. یکی از
پیامدهای
مهم افزایش قند خون، تولید گلوکز غیرآنزیمی است. با
ادامۀ این فرایند، محصول نهایی
گلیکاسیون پیشرفته است که در تعداد زیادی از
ساختارهای سلولی و بافتهای گوناگون از جمله کلاژن نوع IV
ذخیره میشود. کلاژن نوع IV در مناطق زیادی از سیستم شنوایی
محیطی شامل نوار عروقی، لیگامان مارپیچی و عصب
شنوایی میلیندار یافت میشود(2). افزايش زمان
نهفتگي امواج
ABR به
شکلهای
گوناگون در مطالعات زیادی گزارش شده است(13-6). در مطالعۀ Jianmin و
همکاران (2009) روی 50 فرد
مبتلا به دیابت نوع II با میانگین سنی 40 و انحراف معیار 6 سال، زمان نهفتگي مطلق موج V و بين
قلهاي I-V در مقایسه با گروه هنجار افزایش معنیداری
یافته بود، ولي در گروه هنجار افزايش آماری معنیداری در
زمان نهفتگي مطلق موج I و III و زمان نهفتگي بين قلهاي I-III و III-V وجود نداشت(7). در مطالعۀ Alexander و همکاران (1995)
عدم افزايش
زمان نهفتگي مطلق موج I
نشانۀ عدم تأثير زمان انتقال در طول عصب هشتم و تأخير در انتقال راههاي
شنوايي ساقۀ مغز ذکر شده است(11).
 در بررسی حاضر
علیرغم وضعیت متابولیک مناسب در زمان آزمایش و هنجار
بودن نتایج ادیومتری تن خالص، اختلال معنیداری در
کاهش سرعت انتقال عصبی در افراد دیابتی نسبت به گروه هنجار
بهصورت افزایش در زمان نهفتگی مطلق امواج I، III و V و فواصل
بین قلهای
I-III، III-V و I-V دیده شد(05/0p<). میتوان این گونه استنتاج کرد
که مکانیسم تأثیر دیابت بر عصب شنوایی میتواند بهصورت کاهش سرعت انتقال
عصب شنوایی بروز کند و با توجه به افزایش بیشتر زمان
نهفتگی موج V و فواصل بین قلهای I-V و III-V و
افزایش ناچیز امواج I و III و فاصله بین قلهای I-III به نظر
میرسد عصب هشتم کمتر و سطوح بالای ساقۀ مغز بیشتر
درگیر شده است. این نتایج شبیه نتایج مطالعات Durmus و
همکاران (2004)
است(9). آنها ارتباطي بين تأخير در زمان نهفتگي امواج ABR و مدت زمان
ابتلا به بيماري نيافتند. در این مطالعه افراد دیابتی ازکنترل
متابولیکی مناسبی برخوردار بودند و نیز به
بیماریهای عروق کوچک مبتلا نبودند(9).
در بررسی حاضر
علیرغم وضعیت متابولیک مناسب در زمان آزمایش و هنجار
بودن نتایج ادیومتری تن خالص، اختلال معنیداری در
کاهش سرعت انتقال عصبی در افراد دیابتی نسبت به گروه هنجار
بهصورت افزایش در زمان نهفتگی مطلق امواج I، III و V و فواصل
بین قلهای
I-III، III-V و I-V دیده شد(05/0p<). میتوان این گونه استنتاج کرد
که مکانیسم تأثیر دیابت بر عصب شنوایی میتواند بهصورت کاهش سرعت انتقال
عصب شنوایی بروز کند و با توجه به افزایش بیشتر زمان
نهفتگی موج V و فواصل بین قلهای I-V و III-V و
افزایش ناچیز امواج I و III و فاصله بین قلهای I-III به نظر
میرسد عصب هشتم کمتر و سطوح بالای ساقۀ مغز بیشتر
درگیر شده است. این نتایج شبیه نتایج مطالعات Durmus و
همکاران (2004)
است(9). آنها ارتباطي بين تأخير در زمان نهفتگي امواج ABR و مدت زمان
ابتلا به بيماري نيافتند. در این مطالعه افراد دیابتی ازکنترل
متابولیکی مناسبی برخوردار بودند و نیز به
بیماریهای عروق کوچک مبتلا نبودند(9).
Virtaniemi و همکاران (1993)، Alexander و همکاران (1995)، و Sasso و همکاران (1999)، ارتباط بين ناهنجاريهاي ABR و مدتزمان ابتلا به بيماري را گزارش کردند. در این مطالعات، افراد دیابتی مبتلا به بیماریهای عروق کوچک مثل بیماریهای چشمی و کلیوی بودند و کنترل متابولیک آنها ضعیف بود(10،11و14). Virtanimi و همکاران (1993) بیان داشتند که کنترل متابولیک ضعیف با ایجاد مشکلات عروق کوچک، اثرات طولانیمدت غیرمستقیم بر افزایش زمان نهفتگی ABR دارد(10).
در مطالعۀ حاضر تفاوت آماري معنیداري بين زمان نهفتگي مطلق و بين قلهاي امواج ABR در افراد با مدتزمان ابتلای بیشتر از 10 سال و افراد با مدت زمان ابتلای برابر یا کمتر از 10 سال ديده نشد(05/0p>). در این مطالعه افراد دیابتی کنترل متابولیکی مناسبی داشتند و نیز به بیماریهای عروق کوچک مبتلا نبودند که میتواند دلیل تفاوت این یافته با مطالعات قبلی باشد. نتایج حاضر مشابه با یافتههای Durmus و همکاران (2004) بود(9).
Virtaniemi و همکاران (1993)، Alexande و همکاران (1995) و Morales و همکاران (2005) ارتباطي بين نوروپاتي محيطي و ميزان افزايش زمان نهفتگي امواج ABR نيافتند(10،11و15). در مطالعۀ Durmus و همکاران (2004) نيز تفاوت آماري در افزایش زمان نهفتگي امواج ABR بين افراد با و بدون نوروپاتي محيطي ديده نشد، اگرچه مقادير زمان نهفتگي در بيماران با نوروپاتي محیطی بيشتر از بيماران بدون نوروپاتي محیطی بود. نتايج مطالعۀ آنها بیان میکند تأثيرات ديابت بر سرعت انتقال عصب شنوايي بيشتر جنبۀ مركزي دارد تا محيطي و افزایش در زمان نهفتگي مطلق موج V و بين قلهاي I-V نشان ميدهد نوروپاتي محیطی ديابتي بيشتر سطوح بالاي ساقۀ مغز را درگير میکند(9). بنابر نظر Donald و همکاران (1981) نیز افزايش زمان نهفتگی در موج V و فواصل بين قلهاي I-V از درگيري بيشتر قسمتهاي بالاي ساقۀ مغز در نوروپاتي محیطی ديابتي ناشی شده است(6).
در مطالعۀ حاضر، تفاوت معنیداری بين زمان نهفتگي امواج ABR در افراد ديابتي با و بدون نوروپاتي محيطي يافت نشد، هرچند مقادير زمان نهفتگي مطلق موج V و بين قلهاي I-V و III-V در افراد با نوروپاتي محيطي بيشتر از افراد بدون نوروپاتي محیطی بود که میتواند ناشی از درگيري بيشتر قسمتهاي بالاي ساقۀ مغز در نوروپاتي محیطی ديابتي باشد. نتایج مطالعۀ حاضر در این زمینه نیز شبیه نتایج مطالعات Durmus و همکاران (2004) بود(9).
نتیجهگیری
افزايش زمان نهفتگي امواج ABR ممکن است قبل از بروز كمشنوايي رخ دهد و با توجه به نتیجۀ این مطالعه و برخی از مطالعات انجامشده، از آنجا که نوروپاتی محیطی در اندامهای انتهایی بدن میتواند با درگیری قسمتهای بالایی ساقۀ مغز همراه باشد، در کنار آزمونهای بررسی کنندۀ ضایعات ناشی از نوروپاتی محیطی در اندامها، استفاده از ABR بهعنوان یکی از ابزارهای بررسی تأثير دیابت بر سیستم عصب شنوایی قبل از بروز كمشنوايي سودمند باشد.
سپاسگزاری
از سرکار خانم معصومه روزبهانی مدیر گروه وقت و مركز تحقيقات دانشكدۀ توانبخشي جناب آقای دکتر سنجری برای همكاري در تأمين فضاي مناسب پژوهشي تشكر و قدرداني ميگردد.