Research Article
Voice-based laryngeal manual therapy in treatment of hyperfunctional voice disorders: A preliminary study
Abolfazl Salehi1, Farzad Izadi2, Laya Gholami Tehrani1, Mehdi Rahgozar3
1- Department of Speech therapy, University of Social Welfare and Rehabilitation, Tehran, Iran
2- Ear, Nose, Throat, Head & Neck Research Center, Hazrate Rassul-e-Akram Hospital, Tehran University of Medical Sciences, Tehran, Iran
3- Department of Biostatistics, University of Social Welfare and Rehabilitation Sciences, Tehran, Iran
Received: 11 August 2012, accepted: 10 October 2012
Abstract
Background and Aim: An imbalance between phonatory subsystems may lead to disturbing phonatory muscular balance and consequently voice disorders. Based on theoretical issues, criterion-based laryngeal manual therapy, as a novel treatment method which is supported by classical laryngeal manual therapy, can improve voice quality using manual maneuvers combined with phonatory tasks. The present study aimed to report the treating effects of this method on hyperfunctional voice disorders.
Methods: Twenty adult participants with hyperfunctional voice disorders by the least three months history of voice disorder were selected. The participant’s voices were assessed multidimensionally using acoustic, audio-pecreptual and stroboscopic assessments before and after treatment.
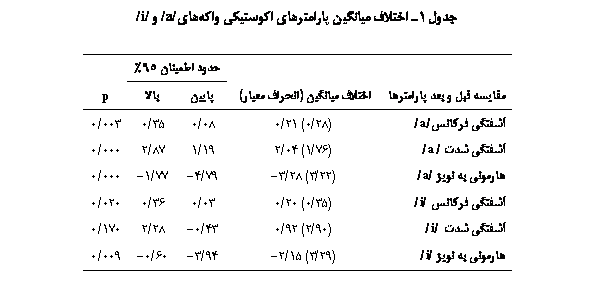
Results: There were a decrease in jitter (p=0.003) and shimmer (p<0.001) and also, increase in harmonic-to-noise ratio (HNR) (p<0.001) of vowel /a/ after treatment. Besides, there was an increase in harmony to noise ratio (p=0.009) and decrease in jitter (p=0.020) of vowel /i/, too. There were not significant changes in shimmer amount of vowel /i/ (p=0.170) after treatment. There were highly significant changes in all aspects of audio-perceptual (p<0.001) and videostroboscopic (p<0.001) parameters.
Conclusion: Using voice-based laryngeal manual therapy can be a treatment method in handling hyperfunctional voice disorders.
Keywords: Criterion-based laryngeal manual therapy, hyperfunctional voice disorders, audio-perceptual assessment, acoustic, stroboscopy
Please cite this paper as: Salehi A, Izadi F, Gholami Tehrani L, Rahgozar M. Voice-based laryngeal manual therapy in treatment of hyperfunctional voice disorders: A preliminary study. Audiol. 2013;22(3):52-62. Persian.
مقاله پژوهشی
معرفی روش درمان دستی صداـمعیار و بررسی مقدماتی تأثیر آن بر اختلالات پرکاری صوتی بزرگسالان
ابوالفضل صالحی1، فرزاد ایزدی2، لعیا غلامی تهرانی1، مهدی رهگذر3
1ـ گروه گفتاردرمانی، دانشگاه علوم بهزیستی و توانبخشی، تهران، ایران
2ـ مرکز تحقیقات گوش و حلق و بینی، سر و گردن، بیمارستان حضرت رسول اکرم، دانشگاه علوم پزشکی تهران، ایران
3ـ گروه آمار حیاتی، دانشگاه علوم بهزیستی و توانبخشی، تهران، ایران
چکیده
زمینه و هدف: عدم توازن بین زیرساختهای دخیل در آواسازی میتواند منجر به برهم خوردن توازن عضلانی سازوکار آواسازی و در نهایت اختلال صوتی شود. روش درمان دستی صداـمعیار با الگو گرفتن از درمانهای دستی متعارف و استفاده از صداسازی در راهبری فرایند درمان، به لحاظ نظری یکی از کوتاهترین روشها در کاهش یا از بین بردن تنش عضلانی اختلالات صوتی است. این پژوهش ضمن معرفی روش، به تعیین میزان تأثیر آن در مواجهه با اختلالات پرکاری صوتی پرداخته است.
روش بررسی: بیست بزرگسال دچار پرکاری صوتی به شیوۀ مداخلهای قبل و بعد، تحت 15 جلسه درمان دستی صداـمعیار قرار گرفتند. صدای بیماران از جنبههای آکوستیک، ادراکی شنیداری و استروبوسکوپی قبل و بعد از مداخله مورد ارزیابی قرار گرفت. تحلیل آماری دادهها با استفاده از آزمونهای t زوجی و ویلکاکسون نشاندار صورت پذیرفت.
یافتهها: نتایج پژوهش تغییرات معنیداری را در بهبود پارامترهای آکوستیک پس از درمان نشان داد. تغییرات واکه /a/ شامل کاهش آشفتگی فرکانس(003/0p=) و آشفتگی شدت(001/0p=) و افزایش نسبت هارمونی به نویز(001/0p=) و تغییرات واکه /i/ شامل افزایش نسبت هارمونی به نویز(009/0p=) و کاهش آشفتگی فرکانس(020/0p=) بود. کاهش آشفتگی شدت واکه /i/ معنیدار نبود. تغییرات در پارامترهای ارزیابیهای ادراکی(001/0p=) و استروبوسکوپی(001/0p=)، اختلاف معنیداری را در جهت بهبود آنها نشان داد.
نتیجهگیری: درمان دستی صداـمعیار بهعنوان روشی جدید میتواند در درمان اختلالات پرکاری صوتی مورد استفاده قرار گیرد.
واژگان کلیدی: درمان دستی صداـمعیار، اختلالات پرکاری صوتی، ارزیابی ادراکی شنیداری، آکوستیک، استروبوسکوپی
(دریافت مقاله: 21/5/91، پذیرش: 19/7/91)
مقدمه
صدا، بهعنوان یکی از گونههای انرژی، طی فرایند آواسازی تولید میشود. در این فرایند انرژی آئرودینامیک، به عنوان منبع اصلی انرژی آواسازی، توسط نیروی عضلات حنجره و خاصیت ارتجاعی چینهای صوتی تعدیل و هدایت و منجر به تولید انرژی آکوستیکی (صدای انسان) میشود. در حالت طبیعی وجود توازن میان این سه عامل باعث تولید صوت طبیعی میشود، در حالی که بر هم خوردن تعادل میان آنها باعث ایجاد انواع اختلالات صوتی عملکردی میشود، به نحوی که نیروی عضلات حنجرهای برای جبران ضعف نیروی آئرودینامیک مولد صدا جایگزین آن میشود(1). طبق اظهارات Verdolini و Ramig (1998) اختلالات صوتی با علائمی نظیر اختلال در کیفیت صدا یا زیروبمی و بلندی غیرطبیعی صدا در نتیجۀ آسیب مخاط حنجره، عدم هماهنگی تنفس و آواسازی یا بدعملکردی مجاری صوتی ایجاد میشود(2). با این همه، بنا بر اظهارات Aronson (2009) یافتههای ادراکی صوتی بهتنهایی نمیتواند اطلاعات کافی در زمینۀ ماهیت بیومکانیکی اختلال صوتی در اختیار ما قرار دهد(3). از این رو، نگاه بیومکانیکی به اختلالات صدا توجه زیادی را در این حیطه به خود جلب کرده است(4). اصطلاح دیسفونی تنش عضلانی (muscle tension dysphoinia: MTD) که نگاهی بیومکانیکی به اختلالات پرکاری صوتی است در همین خصوص به کار رفته است(5). از دیدگاه بیومکانیک وجود فشار نامتوازن عضلانی در اختلالات عملکردی صوتی ممکن است به تغییر جایگاه حنجره (غالباً به سمت بالا) یا کج شدن (inclination) ساختارهای غضروفی حنجره (لامی، تیروئید، انگشتری و هرمی) منجر شود(6). به این ترتیب، نیروی وارده بر محور و عملکرد عضلات داخلی حنجره تأثیر میگذارد و در نهایت منجر به افزایش سفتی (stiffness) و تنش (tension) چینهای صوتی و در نتیجه اختلال صوتی میشود. برخی محققان بر هم خوردن توازن عضلانی را سبب بالا رفتن استخوان لامی و حنجره از جایگاه طبیعی خود دانستهاند. در عین حال، گروهی دیگر معتقدند عملکرد نامناسب توأمان عضلات فوق یا تحت لامی منجر به از بین رفتن این توازن میشود(10-7). بهطور کلی، هدف از صدادرمانی کاهش اثرات اختلالات صوتی از طریق کاهش ضربات صوتی (phonotrauma) وارده به تارهای صوتی است که این کار معمولاً از طریق تمرینهای عملکردی صوتی یا رعایت بهداشت صوتی انجام میشود(2). با توجه به نقش تأثیرگذار تنش و سفتی بیش از حد عضلات گردنی در اختلالات عملکردی صدا، رویکرد جدید درمان دستی مستقیم عضلات گردنی بهمنظور جبران سفتی بیش از حد عضلات این ناحیه به روشهای صدادرمانی اضافه شده است(3،7،9و10). دو روش متداول درمان دستی در مواجهه با اختلالات عملکردی صدا، روش درمان دستی چرخشی عضلات پیرا حنجرهای (Circumlaryngeal Manual Therapy: CMT) و درمان دستی اختلالات صوتی (Laryngeal manual therapy: LMT) است(3و10). خلاصهای از این روشها و روش درمان دستی صداـمعیار معرفی شده در این پژوهش در پیوست 1 آمده است. علاوه بر درمان با استفاده از هر دو دست در روش درمان دستی و استفاده از دست برتر در درمان دستی چرخشی عضلات پیرا حنجرهای، تفاوت دیگر بین دو روش، صداسازی در روش درمان دستی چرخشی عضلات پیرا حنجرهای و عدم صداسازی در روش درمان دستی است. بر خلاف نظر Mathieson که معتقد است الگوهای غلط صوتیـعضلانی مانع از اثرگذاری تکنیکهای جدید دستی بر بیمار میشوند، در روش درمان دستی صداـمعیار (Voice Based Laryngeal Manual Therapy: VBLMT) صداسازی بهعنوان یک رفتار عادتی مورد توجه قرار میگیرد و هدف از تکالیف آواسازی توأم با درمان دستی، تغییر و تعدیل الگوهای رفتاری صوتی است که این کار توسط درمانگر و در حین اجرای درمان بر سازوکار صوتی بیمار اعمال میشود. شروع تکالیف از سطح تککلمه (شمارش اعداد) است که این مسئله به درمانگر امکان میدهد تا تغییرات را در سادهترین بافت کلامی بیمار اعمال کند. همچنین، بهدلیل تجانس بیشتر شمارش اعداد با گفتار خودانگیخته (نسبت به کشیدن واکه) مسلماً تعمیم نتایج درمان به گفتار خودانگیختۀ بیمار از این طریق سادهتر و عملیتر خواهد بود. مزیت اجرای این روش نسبت به روشهای متداول صدادرمانی نقش پررنگتر درمانگر در آن و هدفمند بودن آن، در مقایسه با درمانهای دستی رایج، است. در روش درمان دستی صداـمعیار علاوه بر استفاده از هر دو دست برای ایجاد تعادل و توازن عضلانی ساختارهای دوطرفۀ سازوکار آواسازی، از صداسازی بهعنوان معیاری در جهت تنظیم میزان فشار وارد بر سازوکار آواسازی استفاده میشود. فرض اصلی در این روش بر این چارچوب نظری استوار است که با توجه به عملکرد طبیعی سازوکار آوسازی در حالت آناتومیک (وضعیتی متقارن و متعادل نسبت به خط وسط) هرگونه تنش در سازوکار آواسازی در نتیجۀ اختلالات پرکاری صوتی ممکن است به انحراف این سازوکار از وضعیت آناتومیک خود منجر شود. از سوی دیگر، هنگامی که سازوکار آوسازی با کمک دستهای درمانگر به وضعیت طبیعی خود نزدیکتر میشود، کیفیت صدا نیز به حالت طبیعی نزدیکتر میشود. با این توصیف، صداسازی بیمار بهعنوان معیاری برای جهتدهی به مسیر درمان به کار میرود.
متأسفانه دربارۀ تأثیر این روش درمانی بر کیفیت صدای بیماران مطالعات اندکی صورت گرفته است. Roy و Lipper (1993) به بررسی تأثیر روش درمان دستی چرخشی، که قبلاً توسط Aronson (2009) ارائه شده بود، روی 17 بیمار دچار اختلالات عملکردی صدا پرداختند. یافتههای ادراکی و آکوستیکی از صدای بیماران تغییرات معنیداری را در صدای اکثر شرکتکنندگان نشان داد(7). در مطالعهای دیگر Roy و همکاران (1997) 25 بیمار را از نظر تأثیرات کوتاه و بلندمدت یک جلسۀ درمان دستی بررسی کردند. یافتههای ادراکی و آکوستیکی از صدای بیماران تغییرات معنیداری را در صدای اکثر شرکتکنندگان نشان داد(11). Roy و Ferguson (2001) به بررسی تأثیر روش درمان دستی چرخشی بر 75 بیمار دچار اختلال پرکاری صوتی در کوتاهمدت و بلندمدت پرداختند. نتایج آکوستیکی مطالعه کاهش معنیدار در سه فورمنت اول واکه /a/ را نشان داد که این یافته مؤید فرض پژوهش آنها مبنی بر پایین آمدن حنجره پس از درمان در نتیجۀ آرامش یافتن فضای حلق و حنجرهاست(12). Van Lierde و همکاران (2004) با اجرای 25 جلسۀ درمان دستی روی چهار صداپیشه، اثرات کوتاه و بلندمدت درمان بر آنها را ثبت کردند. ابزار ارزیابی در آن مطالعه شامل ارزیابی استروبوسکوپیک، ارزیابی ادراکی، حداکثر زمان آواسازی، طیف زیر و بمی، ارزیابی آکوستیک و معیار شدت گرفتگی صدا بود. نتایج مطالعه تغییرات معنیدار به سمت بهبود را در سه مورد از چهار بیمار آنها نشان داد(13). در مطالعهای دیگر از این دست، Mathieson و همکاران (2009) با اجرای برنامۀ درمان دستی روی 10 بیمار، نتایج حاصل از درمان را ثبت کردند. ارزیابیهای مورد استفاده در آن پژوهش عبارت از ارزیابی آکوستیک، بررسی تغییرات فورمنتها و ابزار معیار ناراحتی مجرای صوتی (Vocal tract discomfort: VTD) بود. نتایج حاصل از درمان تغییرات معنیداری در کاهش پارامترهای پاتولوژیک صوتی نشان داد(10). Van Lierde و همکاران (2010) به مقایسۀ دو روش درمانی صداسازی با پشتوانۀ تنفسی دیافراگمی و درمان دستی چرخشی در بین 10 بزرگسال 18 تا 65 ساله پرداختند. نتایج درمان نشان از تأثیرات معنیدار و مثبت روش درمان دستی چرخشی در مقایسه با صداسازی با پشتوانۀ تنفس دیافراگمی در پارامترهای آکوستیک و ادراک شنیداری داشت(14). با توجه به نوین بودن روش درمان دستی در داخل کشور هیچ پژوهشی از این دست در پیشینۀ مطالعات بهدست نیامد. هدف از مطالعۀ حاضر بررسی تأثیر روش درمان دستی صداـمعیار بر اختلالات پرکاری صوتی بزرگسالان بود.
روش بررسی
تعداد 20 بیمار دچار اختلال پرکاری صوتی (11 نفر زن و 9 نفر مرد) به شکل دیسفونی تنش عضلانی به شیوۀ در دسترس از میان مراجعهکنندگان به کلینیک اخوان وابسته به دانشگاه علوم بهزیستی و توانبخشی برای انجام پژوهش انتخاب شدند. مطالعه از نوع مداخلهای قبل و بعد بود. برای ورود کلیۀ افراد بزرگسال مایل به شرکت در پژوهش، دارا بودن شرایط به این شرح لازم بود تأیید مشکل پرکاری صوتی طی مشاهدات استروبوسکوپیک و ارجاع از سوی متخصص حنجره؛ قرار داشتن در محدودۀ سنی 20 تا 45 سال؛ عدم شرکت در برنامۀ درمان صوتی دیگر بهطور همزمان با پژوهش؛ وجود مشکل صوتی که بیش از سه ماه طول کشیده باشد؛ نداشتن لارینژیت با منشأ ویروسی یا باکتریایی (در این گونه موارد درمان دستی خطر تشدید عفونت را بیشتر میکند)؛ گلایۀ اصلی بیمار از مشکل صوتی باشد، و مشکل صوتی علامت بیماری دیگری نباشد؛ عدم ابتلا به مشکلات خاص پزشکی و بیماریهای عاطفی و روانی.
برای جلوگیری از ایجاد تورش در پژوهش، متغیرهای مخدوشگر بهعنوان معیارهای خروج از پژوهش در سه حیطۀ متغیرهای تأثیرگذار پزشکی، رفتاری و روانشناختی کنترل شدند. مهمترین متغیرهای پزشکی تأثیرگذار عبارت بودند از مشکلات جدی در وضعیت سلامت عمومی بدن فرد، سابقه یا وجود بیماریهای گوناگون سیستمیک، وجود بیماری موضعی در زمان اجرای پژوهش یا لارینژیت عفونی، سابقه یا مصرف داروهای خاص در زمان اجرای پژوهش، وجود مشکلات هنگام بلع، تنفس یا بیماریهای ریوی، سابقۀ هرگونه لولهگذاری و اعمال جراحی در ناحیۀ سر و گردن، حلق یا حنجره. کنترل متغیرهای روانشناختی از طریق بررسی سابقۀ اختلالات و بیماریهای روانی از نوع روانپریشی یا روانرنجوری صورت پذیرفت. کنترل متغیرهای رفتاری نیز از طریق بررسی رفتارهای شغلی مانند کارکردن در محیطهای حاوی آلایندههای شیمیایی یا مواردی از این دست بود.
ارزیابی بیماران پیش از مداخله شامل ارزیابیهای آکوستیک با استفاده از نرمافزار praat 5.0.32، ادراکیـشنیداری با استفاده از نیمرخ ارزیابی توافقی ادراک شنیداری (Consensus Auditory-Perceptual Evaluation of Voice: CAPE-V) و ارزیابی فیزیولوژیک قابل مشاهده با استفاده از تصاویر استروبوسکوپی 70 درجه دستگاه Xion و تفسیر آن با استفاده از فرم پیشنهادی Colton و همکاران (2006) صورت گرفت(15). تکالیف بیماران در ارزیابی آکوستیک شامل کشیدن واکۀ /a/ و /i/ و در ارزیابی ادراکی علاوه بر کشیدن واکههای /a/ و /i/ شامل روخوانی از متن و گفتار خودانگیخته بود. پارامترهای مورد استفاده در ارزیابی استروبوسکوپیک بهترتیب عبارت بودند از میزان بسته شدن چاکنای، الگوی بسته شدن چاکنای، انقباض قدامی خلفی ساختارهای فوق چاکنایی، انقباض طرفی ساختارهای فوق چاکنایی، وضعیت لبۀ چین صوتی راست، وضعیت لبۀ چین صوتی چپ، موج مخاطی چین صوتی راست، و موج مخاطی چین صوتی چپ. طول درمان برای بیماران 15 جلسۀ نیم ساعته بود که در طی چهار هفته بهمدت یک ماه صورت پذیرفت. جلسات درمانی به این ترتیب بود که پنج جلسه در هفتۀ اول، چهار جلسه در هفتۀ دوم و سه جلسه در هر یک از هفتههای سوم و چهارم. تفسیر ارزیابیهای ادراک شنیداری توسط دو گفتاردرمانگر با حداقل 10 فعالیت بالینی در حیطۀ اختلالات صدا بهصورت دوسوکور، و استروبوسکوپی توسط یک گفتاردرمانگر و یک متخصص گوش و حلق و بینی با حداقل 15 سال سابقه در زمینۀ اختلالات صدا صورت پذیرفت. بررسی همبستگی بین قضاوتهای آزمونگران ادراکی شنیداری و استروبوسکوپی با استفاده از ضریب همبستگی اسپیرمن صورت گرفت. بررسی طبیعی بودن متغیرهای کمی با استفاده از آزمون آماری کولموگروفـاسمیرنوف و تحلیل مقایسه میانگین متغیرهای کمی با استفاده از آزمون آماری t زوجی و متغیرهای کیفی با استفاده از آزمون رتبههای نشاندار ویلکاکسون صورت پذیرفت. کلیۀ تحلیلهای آماری با نرمافزار آماری SPSS نسخۀ 12 انجام شد.
یافتهها
بررسی
ویژگیهای صوتی و حنجرهای بیماران (9 مرد و
11 زن با متوسط شش ماه و حداقل سه ماه سابقۀ اختلال صوتی) در هر سه
زمینۀ ارزیابی ادراک شنیداری، آکوستیک
و ویدئواستروبوسکوپی، قبل و بعد از درمان صورت پذیرفت. با توجه
به نتایج بهدست آمده از ارزیابیهای سهگانه و
توصیف شدت اختلال صوتی براساس نتایج ارزیابیها،
شدت اختلال صوتی شرکتکنندگان پیش از اجرای برنامۀ
درمانی در هشت نفر در وضعیت متوسط، ده نفر در وضعیت شدید
و دو نفر نیز در وضعیت خفیف قرار داشت. بررسی نتایج
ارزیابیها پس از درمان نشاندهندۀ پیشرفت قابل ملاحظه در
پارامترهای مورد ارزیابی در کلیۀ بیماران،
بهویژه بیماران دچار مشکلات شدیدتر بود. از لحاظ ادراک
شنیداری پیش از آغاز درمان 40 درصد افراد شرکتکننده (8 نفر)
دچار مشکلات شدید در پارامترهای شدت اختلال صدا، خشونت صدا و تلاش و
تقلا بهشکل دائمی بودند و 60 درصد دیگر دچار همین وضعیت
اما بهشکل گذرا بودند. از سوی دیگر پارامتر تلاش و تقلا
تقریباً بهعنوان گلایۀ اصلی 14 نفر (70%) از
شرکتکنندگان پیش از مطالعه وجود داشت. براساس اظهارات بیماران،
تغییرات بهوجود آمده در نتیجۀ درمان در ابتدا با کاهش
میزان تلاش و تقلای عضلانی بیماران و سپس با بهبود
کیفیت صدای بیماران نمود پیدا کرد. در ارزیابی آکوستیک،
پارامترهای آشفتگی فرکانس (jitter) و آشفتگی
شدت (shimmer) پیش از آغاز درمان در هر دو واکۀ /a/ و /i/ در 70 درصد
بیماران دارای

مقادیر بسیار بالایی بود. آشفتگی فرکانس در کل بیش از یک درصد بود و میانگین آن 41/1 درصد با انحراف معیار 4/0 درصد بهدست آمد. آشفتگی شدت در کل بیش از 3 درصد بود و میانگین آن 12/4 درصد با انحراف معیار 12/1 درصد بهدست آمد. این میزان در پایان دوره به کمتر از 5/0 درصد برای آشفتگی فرکانس و کمتر از 1 درصد برای آشفتگی شدت رسید و میانگین آشفتگی فرکانس 33/0 (انحراف معیار 1/0%) و میانگین آشفتگی شدت 84 درصد (انحراف معیار 23/0%) شد. نتایج ارزیابی استروبوسکوپی در ابتدای مطالعه، بیش از همه؛ اختلالات شدیدی در موج مخاطی چینهای صوتی را تقریباً در 18 نفر از 20 نفر بیماران نشان میداد. پارمترهای دیگر که دارای شدت زیادی در بین مراجعان بود (رتبۀ متوسط تا شدید) عبارت بود از میزان بسته شدن چاکنای و انقباضات فوق چاکنایی. براساس نتایج بهدست آمده از فرم تحلیل تصاویر استروبوسکوپی مورد استفاده در پژوهش، مواردی مانند الگوی بسته شدن چاکنای، وضعیت لبۀ چاکنای که پیش از درمان در ده نفر در وضعیت متوسط و در چهار نفر در وضعیت خفیف بود، پس از طی دورۀ درمانی به بهبود کامل در هشت نفر و بهبود وضعیت تا حد مشکل خفیف در شش نفر دیگر کاهش یافت.
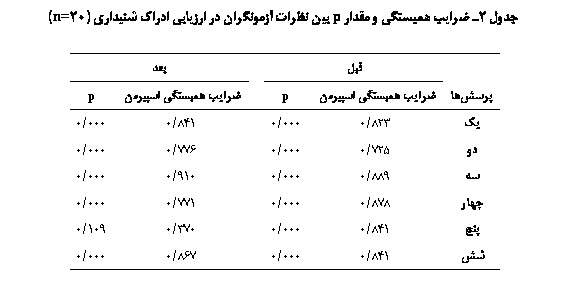
نتایج ارزیابی آکوستیک با تکالیف کشیدن واکۀ /a/ و /i/ تغییرات معنیداری در واکۀ /a/ و در سه متغیر آشفتگی فرکانس(003/0p=)، آشفتگی شدت(000/0p=) و نسبت هارمونی به نویز(000/0p=) نشان داد، هرچند معنیداری پارامترهای مختلف آکوستیک قبل و بعد از مداخله در مورد واکۀ /i/ به اندازۀ واکۀ /a/ نبود (جدول 1). نتایج مطالعه نشان داد تغییرات کیفیت صدا در واکۀ /i/ در پارامتر آشفتگی فرکانس(020/0p=) و نسبت هارمونی به نویز(009/0p=) معنیدار است، اما تغییرات صدا در پارامتر آشفتگی شدت(170/0p=) قبل و بعد از مداخله معنیدار نبود (جدول 1). نتایج ارزیابی ادراک شنیداری با استفاده از نیمرخ ارزیابی توافقی ادراک شنیداری (CAPE-V) اختلاف معنیداری را در هر شش پارامتر مورد ارزیابی در آزمون (در تمام موارد 000/0p=) نشان داد. این پارامترها بهترتیب عبارت بودند از: شدت کلی اختلال صوتی، خشونت صدا، نفس آلودگی، تلاش و تقلا، زیر و بمی صدا و بلندی صدا. میزان همبستگی بین نظرات آزمونگران پروفایل ادراک شنیداری نیز در تمامی موارد، به استثنای نظر آزمونگران دربارۀ وضعیت زیر و بمی صدای بیماران پس از مداخله، معنیدار بود (جدول 2). نتایج ارزیابی فیزیولوژیک قابل مشاهده با استفاده از تصاویر استروبوسکوپی اختلاف معنیداری در کلیۀ پارامترهای ارزیابی بینایی نشان داد (برای میزان بسته شدن چاکنای 001/0p= و برای بقیۀ شاخصها 000/0p=). میزان همبستگی بین نظرات قضاوتکنندگان دربارۀ تصاویر
استروبوسکوپی نیز در تمامی موارد معنیدار بود (جدول 3).
بحث
اختلال
پرکاری صوتی بهعنوان عارضهای که در نتیجۀ استفاده
زیاد و پرفشار از سازوکار صوتی بروز میکند شناخته
میشود. در کنار روشهای متعارف صدادرمانی، رویکرد
جدیدتری تحت عنوان روش درمان دستی در مواجهه با این گروه
از اختلالات ارائه شده است. هدف از درمان دستی تغییر وضعیت
عضلات سفت و غیرمنعطف سازوکار آواسازی و افزایش دامنۀ
حرکتی مفاصل بین غضروفهای سازوکار آواسازی است، اما کاهش
تنش عضلات درگیر در فرایند آواسازی به تنهایی و بهخودیخود
امکان بهبود کیفیت صدای تولید شده را فراهم
نمیآورد. هماهنگی عضلات دخیل در سازوکار آواسازی نقش
بهسزایی در نزدیک شدن مطلوب چینهای صوتی به
سمت یکدیگر ایفا میکنند. این مهم، وجه تمایز
مطالعۀ کنونی در معرفی روش درمان دستی صداـمعیار
از سایر روشهای درمان دستی متداول است. در روش درمان
دستی صداـمعیار، کاهش تنش عضلات بهعنوان شرط لازم و نه کافی
در بهبود فرایند صداسازی مورد توجه قرار میگیرد. مسلماً
شرط کافی، هماهنگی و تنظیم عملکرد عضلات دخیل در
فرایند آواسازی است که با کمک دستهای درمانگر و با
تکنیکهای دستی بر سازوکار صوتی بیمار اعمال
میشود. تا کنون در زمینۀ درمان دستی روشهای
مختلفی از جمله کشش بافتهای نرم (soft tissue stretch)،
حرکت دادن مفاصل حنجرهای (articulation of joints)
و تقویت عضلات ضعیف ارائه شده است. در مقایسه با روشهای
متداول صدادرمانی، استفاده از بازخورد حس عمقی در این روش
اهمیت بیشتری نسبت به بازخورد شنیداری دارد.
تغییرات آکوستیکی صدای بیماران حول سه
متغیر آشفتگی فرکانس، آشفتگی شدت، نسبت هارمونیک به
نویز صورت پذیرفت. کاهش معنیدار درصد آشفتگی فرکانس در
دو واکۀ /a/ و /i/ نشاندهندۀ بهبود
کیفیت صدای بیماران پس از اجرای روش درمانی
است. نتایج این مطالعه با مطالعۀ Roy و Leeper (1993) در کاهش معنیدار آشفتگی فرکانس و آشفتگی
شدت و افزایش نسبت هارمونیک به نویز همخوانی دارد(7). با
توجه به استفادۀ صرف از واکۀ /a/
در مطالعۀ آنها، معنیداری این متغیرها در
مطالعۀ فعلی در هر دو واکۀ /a/ و /i/ نشان از سطح بالای
بهبود افراد در این مطالعه دارد. از سوی دیگر این مطالعه
در همخوانی با مطالعۀ Roy و همکاران در سال 1997 در کاهش معنیدار
متغیرهای اکوستیک در واکههای /a/، /i/ و /او/ است(11).
نتیجۀ مطالعۀ Roy و Ferguson در سال 2001 در زمینۀ کاهش سه فورمنت اول در
واکۀ /a/ نشاندهندۀ 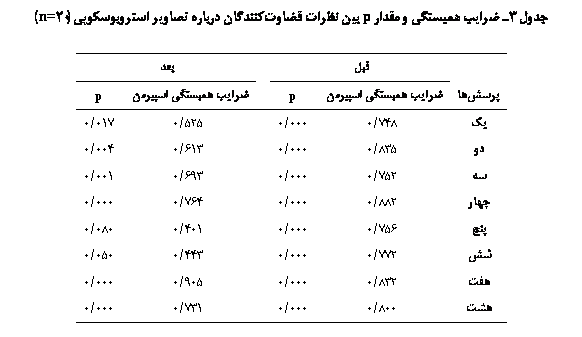
پایین آمدن جایگاه حنجره از وضعیت پرتنش خود در بیماران بود. مطالعۀ فعلی ارزیابی در زمینۀ بررسی وضعیت فورمنتها نداشته است، اما با این وجود افزایش معنیدار نسبت هارمونیک به نویز در بیماران نشاندهندۀ بهبود وضعیت مجرای تشدید در این گروه از بیماران بود(12). نتیجۀ مطالعۀ Van Lierde و همکاران در سال 2004 نشاندهندۀ بهبود وضعیت عملکرد حنجره در تصاویر استروبوسکوپیک بود(13)، هر چند این بهبود در سطح معنیداری نبود. این مورد در مطالعۀ حاضر در سطح معنیداری بالایی بود که وجه تمایز این مطالعه با مطالعۀ Van Lierde و همکاران (2004) است. از سوی دیگر، نتایج ارزیابی ادراکی در مطالعۀ آنها نشاندهندۀ تغییرات مثبت در صدای بیماران بود، هر چند که این تغییرات به آستانۀ میزان طبیعی نرسید. با این وجود، در این مطالعه تغییرات مثبت و معنیدار در محدودۀ صدای طبیعی برای گروه بیماران به دست آمد. همین وضعیت در مورد پارامترهای آکوستیکی صدا در مطالعۀ Van Lierde و همکاران نیز صادق است. در بررسی حاضر میزان بهبود پارامترهای آکوستیکی در محدودۀ طبیعی و تغییرات آن نیز معنیدار بود. در مطالعهای دیگر از این دست Mathieson و همکاران در سال 2009 با اجرای روش درمان دستی به شیوۀ کلاسیک به آنالیز آکوستیک صدای بیماران و بررسی وضعیت فورمنتها در بیماران پس از یک جلسه برنامۀ درمانی پرداختند که نتیجۀ مطالعۀ آنها تغییرات معنیدار در زمینۀ کاهش پارامترهای ناهنجار آکوستیک صوتی و عدم تغییر در فورمنت فرکانسها را نشان داد(10). نتیجۀ مطالعۀ Mathieson و همکاران با نتایج مطالعۀ حاضر در زمینۀ کاهش معنیدار پارامترهای ناهنجار آکوستیک همخوانی دارد. در آخرین مطالعه Van Lierde و همکاران در سال 2010 به مقایسۀ تأثیرات دو روش درمان دستی و استفاده از پشتوانۀ تنفس دیافراگمی در بیماران دچار اختلال پرکاری صوتی پرداختند(14). نتایج مطالعۀ آنها تغییرات معنیدار در پارامترهای آشفتگی شدت و نسبت هارمونی به نویز را درگروه مداخلۀ درمان دستی نشان داد. مطالعۀ حاضر نیز مؤید مطالعۀ Van Lierde و همکاران است، با این تفاوت که اختلاف در پارامترهای آکوستیک درهر سه پارامتر آشفتگی فرکانس، آشفتگی شدت و نسبت هارمونی به نویز بوده و این تغییرات به لحاظ آماری معنیدار بودند. با توجه به معنیداری و چندبعدی بودن نتایج (پاراکلینیکی و آماری) ایجاد شده در بیماران شرکتکننده در این پژوهش، بهنظر میرسد این روش به لحاظ کفایت بالینی از جایگاه ویژهای برخوردار باشد.
اجرای این پژوهش محدودیتهایی به همراه داشت که مهمترین آنها عدم امکان ارائه خدمت به بیمارانی بود که امکان اقامت بهمدت 15 جلسه برای اجرای برنامۀ درمانی در تهران را نداشتند.
نتیجهگیری
در بین مطالعات صورت گرفته در زمینۀ میزان تأثیر استفاده از مداخلۀ درمان دستی هیچیک از مطالعات به بررسی چند بعدی ویژگیهای صوتی و حنجرهای در بیماران دچار دیسفونی تنش عضلانی نپرداختهاند. تعداد بالای شرکتکنندگان در این مطالعه و تحلیل همزمان و فراگیر چندبعدی از جمله آکوستیک، ادراکی شنیداری و استروبوسکوپی نتایج مطالعۀ حاضر را در سطح اطمینان قابل قبولی قرار میدهد. ارائۀ روش درمان دستی صداـمعیار بهعنوان روشی جدید و معرفی آن به شکل مجموعهای منسجم این امکان را به آسیبشناسان گفتار میدهد تا در مواجهه با بیماران دچار اختلالات پرکاری صوتی با رویکردی جدید عمل کنند.
سپاسگزاری
این مقاله برگرفته از تحقیق رسالۀ دکترای گفتاردرمانی نویسندۀ اول از گروه گفتاردرمانی دانشگاه علوم بهزیستی و توانبخشی بوده که با حمایت دانشگاه علوم بهزیستی و توانبخشی صورت گرفته است.
REFERENCES
1. Koufman JA, Blalock PD, Vocal fatigue and dysphonia in the professional voice user: Bogart-Bacall syndrome. Laryngoscope. 1988;98(5):493-8.
2. Ramig L, Verdolini K. Treatment efficacy: voice disorders. J Speech Lang Hear Res. 1998;41(1):S101-16.
3. Aronson AE, Bless D. Clinical voice disorders. 4th ed. New York, NY: Thieme; 2009.
4. Isshiki N. Mechanical and dynamic aspects of voice production as related to voice therapy and phonosurgery. J Voice. 1998;12(2):125-37.
5. Altman KW, Atkinson C, Lazarus C. Current and emerging concepts in muscle tension dysphonia: a 30-month review. J Voice. 2005;19(2):261-7.
6. Rubin JS, Lieberman J, Harris TM. Laryngeal manipulation. Otolaryngol Clin North Am. 2000;33(5):1017-34.
7. Roy N, Leeper HA. Effects of the manual laryngeal musculoskeletal tension reduction technique as a treatment for functional voice disorders: perceptual and acoustic measures. J Voice. 1993;7(3):242-9.
8. Angsuwarangsee T, Morrison M. Extrinsic laryngeal muscular tension in patients with voice disorders. J Voice. 2002;16(3):333-43.
9. Lieberman J. Principles and techniques of manual therapy: application in the management of dysphonia. In: Harris T, Harris S, Rubin JS, Howard DM, editors. The voice clinic handbook. 1st ed. London, UK: Whurr Publishers; 1998. p. 91-138.
10. Mathieson L, Hirani SP, Epstein R, Baken RJ, Wood G, Rubin JS. Laryngeal manual therapy: a preliminary study to examine its treatment effects in the management of muscle tension dysphonia. J Voice. 2009;23(3):353-66.
11. Roy N, Bless DM, Heisey D, Ford CN. Manual circumlaryngeal therapy for functional dysphonia: an evaluation of short- and long-term treatment outcomes. J Voice. 1997;11(3):321-31.
12. Roy N, Ferguson N. Formant frequency changes following manual circumlaryngeal therapy for functional dysphonia: evidence of laryngeal lowering? J Med Speech Lang Pathol. 2001;9:169-175.
13. Van Lierde KM, De Ley S, Clement G, De Bodt M, Van Cauwenberge P. Outcome of laryngeal manual therapy in four Dutch adults with persistent moderate-to-severe vocal hyperfunction: a pilot study. J Voice. 2004;18(4):467-74.
14. Van Lierde KM, De Bodt M, Dhaeseleer E, Wuyts F, Claeys S. The treatment of muscle tension dysphonia: a comparison of two treatment techniques by means of an objective multiparameter approach. J Voice. 2010;24(3):294-301.
15. Colton RH, Casper JK, Leonard R. Understanding voice problems: a physiological perspective for diagnosis and treatment. 3rd ed. Baltimore: Lippincott Williams & Wilkins; 2006.
